
�ڶ��ڡ�USG �� ��
����USG�ڸ�����Ӧ�ù㷺�������ڲ��Ƹ��ж��ؼ�ֵ��ΪӰ����ϵ���ѡ������
����һ��USG��鷽������������
������һ����鷽�� ���Ƽ���USG����ж�������ɨ���ǡ�Ƶ�ʶ�Ϊ3.5MHz��5.0HMz��
�������þ�����ֱ��̽�飬Ϊ�˱��⳦���������������ĸ��ţ����ǰӦ��ˮʹ�����ʶȳ�ӯ�����ƿ����ܣ�ʹ�ӹ�ͼ������������ǻ��ڵ��飬����ֱ���ڷ���ˮ�Һ��飬ʹ�ӹ��Ͳ���ı߽��������ڲ�������ʾ���������ר������̽ͷ��ֱ��̽�鷨���ӹ����ѹ���ѧ��Ӱ��������2��˫��ˮ�ڹ�ǻ�����ѹ��ڲ��������ݣ�������ͼ�ϳ�����ǿ��������ʶ����Ӱ������IJ�λ�����Լ��������ӹ��Ĺ�ϵ���˽����ѹ�ͨ���������������ǻUSG���ӹ���Ĥ���估С�������õ���ʾ�������������ٴ���ϼ�ֵ����ɫ������Ѫ������������Ӷ��ӹ����ѳ������Ѫ����Ϣ�������ڶ��Զϡ�
������������������
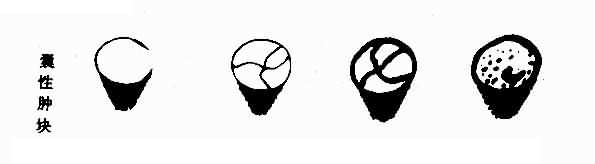
����1.�ӹ� ����ɨ��ʱ��ǰ���ˮƽλ�ӹ��ݶ���һ��ʵ������Σ��ӹ���Ϊʵ���Ծ��ʽṹ�������⻬�������ڲ��سʾ��ȵ��е�ǿ�ȣ���ǻ����״ǿ����������Χ�еͻ�������ĤΧ�ƣ����¾�������Ĥ�ĸı乬ǻ����������ͬ�����������Ϲ�����ǿ��������,���ɼ���״�Ĺ�����ǿ������������ǰ������䳣�ɳ�Բ�εͻ�����������ӹ������Dz��������Σ��岿�����Բ�Σ������IJ��пɼ���ǻǿ������ͼ1��4��3���������ӹ��ݶ������״�����Σ��Ҷ�ʵͻ������ӹ���Ĥ������������ʾ�������ӹ��Ĵ�С������ͬ�ķ����Σ�δ��������������Ͷ��в��죬��ͬ�����εĸ�Ů�����ӹ���ֵ��4��5��1��
�����ഺ���ӹ��峤Լ���ӹ����ȳ����������ӹ��峤ԼΪ�ӹ�����һ�����������ֳ�Ϊ1��1��
��4��5��1 ��ͬ�����θ�Ů�����ӹ�USG��ֱ
| �� | �ݾ���cm�� | ǰ��cm�� | �ᾶ��cm�� |
| �ഺǰ�� | 2.0��3.3 | 0.5��1.0 | 5.0��1.0 |
| �ഺ���� | 5.5��7.5 | 3.0��4.0 | 4.5��5.5 |
| ������ | 3.5��6.5 | 1.2��1.8 | 1.2��1.8 |
����2.�ѳ������ѹ� �ѳ���λ���ӹ��岿�������Ϸ������н϶���죬����λ���ӹ��������ѳ�λ�ڹ����Ϸ�������λ�õ��ѳ����������ʾͬ�������ܺ�����Ѫ�ܣ�����Ϊ�ѳ���λ�ı�־�������ѳ���������ͼ�������Σ����ڲ�����ǿ���Ը����ӹ�,���긾Ů���ѳ����СԼ4��3��1cm�������ڸ�Ů�����С���¾����ڶ��б仯��˫�����ѹ����ӹ��ײ�������չ��ǿ������Ե�Ĺ�״�ṹ�����ھ�С��5mm��һ�������ʾ��
�����������Ƽ���USG���
����USG�ڸ��������������ǻ�����ϣ�Ӧ�ù㷺���ӹ������������õ���ѧ���棬�ڲ�����ֳ���״�ʱ���ຬ��Һ����а�Ĥ�������������״�����ͼ�Ϸֱ棬�����ж���ǻ������ޣ����������ӹ��ֻ��Լ�����䡣
���������������������ͼ���Ի��������Ϣ��
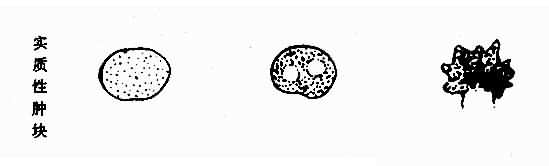
����1.ȷ������������� ��Һ���飻��Ե���������������ã��ڲ���������������ʱ�ɼ���״�ָ�������������ǿ�������Ӱ���գ���ʵ�����飻��Ե������������ڲ����ɢ�ڡ�ϡ�衢�ֲ�����ʱ��Ϊʵ�ʾ������顣���ǿ����һ����̬��������С���ȣ����й��ţ��ֲ����ܶ�������ʱ��Ϊʵ�ʷǾ������飻�ۻ�����飺�������������ڲ���Һ������ʵ���Գɷ֣�����IJ�ͬ��λ�����ܲ�һ��ͼ4��5��4����



ͼ4��5��4 ��ǻ������ʾ��ͼ
����2.������Ĵ�С���˽��䲿λ���Խϴ����������ƶ����Թ۲�������Χ��֯�Ĺ�ϵ������ճ�������̶���
����3.�������Ϲ۲������״����Ե�Ƿ����������
����4.������Ƿ����ã�����˥������Ӱ��
����5.��Ϊ�����飬�ɹ۲��ұڵĺ�ȣ��߽�⻬�������ƽ���ڲ������ұڷָ�����Һ������Ʈ����ϸ����㣬�Խϴ����������ɲ��ü�ѹ�������˽������������ޱ��Ρ�
����6.�˽������ӹ������ڹ�ϵ�������ں��������Լ����������ӹ������ӹ�ֱ����Ϊ�ѳ�������ǻŧ�ס���Һ�ĺ÷���λ���ӹ�ǰ��Ϊ�ѳ����Ի�̥�������÷���λ����������������Ϸ�Ϊ�ѳ��������������Ի�̥���÷���λ��
����7.��ʱֱ�����������ѹ��顢�ӹ�ֱ�����������������Ҫʱ�������೦���ű�飬���ֲ���ʹ���ƶ��ȴ�ʵʱ�����ɿ������䶯��
����USG���ӹ��������ӹ��ټ������ӹ���Ĥ�����ӹ����Ρ��ѳ������������ѳ�ʵ������������ǻ����������ϼ�ֵ���ټ����������Խ��ܡ�
������һ���ӹ����� �ӹ���������ͼ������Ҫ�뼡����λ�á���С�����̷����Ե������йء�����Ҫ����Ϊ�����ӹ��������־�����¡�����ӹ��������쳣�������߲����ڼ�����ڲ�һ���Բ�εͻ�����Ȼ���������ʱ��ʷֲ�������ǿ�����������Ȼ��������Χ���ɼ��ٰ�Ĥ���γɵĵͻ�����Ȧ������������̷�����ʱ�����Ͼ��ȣ��Եͻ�����Ϊ�����һ�㼡��˥���������ǣ�����������ӹ������������������̽�鵽����ά�������ң�������̬���Ӷ��ֽϴ�ļ���ʱ��˥���ɱ�����ԣ��¼��������ӹ�ͼ��ģ�����壻���ӹ���Ĥ��������λ����Σ����ڼ�����ڿ�ѹ�Ⱥ��Ƽ���ǻ��ʹ��ǻ��Ĥ������λ����Σ�ճĤ�¼��������Ϊ�ӹ���Ĥ������ǿ����������ʾԲ�ε�����ṹ���ܰ���ѹ������Σ���ļ������ر��ǽ�Ĥ�¼����������Ե�ʹ������λ�����κ������������ȱ��֡�
����������ͼ�ı��ȷ������Ϊ������������߿���ʾ���������жദ¡�𣬶�����̬�������ڲ�����ǿ����������ָ��̷ּ����Ե��������������ڳ��־�����ǿ��������ҪΪ֬�����Ժƻ����¡����߿���ʾ��Ӱ���������в���������֯Һ��Ϊ�������ף�������ͼ�������Բ�����������߽�������������ǿ����������ǻUSG��1cm���µ�ճĤ������ɷ��֡�
�����������ӹ����� ��������ͼ���ӹ�С���ݺ�����Ͼ����ܷ����ӹ�������������ӹ������������ӹ��������ӹ����ε��쳣�����˫�ӹ���˫���ӹ��͵����ӹ��ȡ�
�����������ѳ��������� �ѳ�������������������Ժ��������ࣻǰ�߰����������ס��������ס��������ס������ѳ����ѳ��ӹ���Ĥ��λ���ף�������Ҫ������Һ�Ժ�ճҺ����������������Ƥ�����ס�
�����ѳ���������ͼ�϶����ΪԲ��������������Ե�����⻬����С����Ŀ����ͬ������졣�������ͻ������׳�������ͻ�����ѳ����棬��ù۲죬��������С����ʧ�������ѳ��������ѳ��������ж�������������ѳ��ӹ���Ĥ��λ��������ѪҺ�Ļ�������ά�س����������������ɳ��ֲ����Ȼ�����
������Һ����Һ�����ُA������������Ϊ����������ǰ�߱ڱ������߱ں��ҿ���ɢ��ϸС�������Ͷ�Լ�����������������ͷ״�ṹ����ɼ����Ż���������ͻ�롣��Ϊ����������״�������ұں�һ�����治�⻬���ڲ���ɢ�ڸ��������š�
�������Ի�̥����Ƥ�����ף�������ͼ�Ͽɼ�Һ���������Ե�ǿ��㡢���ţ�������˥������Ӱ��ͼ1��4��3����
������Һ�ԡ�ճҺ���ѳ������ѳ�Ƥ����������ռ�ѳ������е�90�����ϣ�������ͼ�ϱ��־�ΪҺ�������������������4��5��2��
��4��5��2 ��Һ�ԡ�ճҺ�Ժ�Ƥ������USG�������
| ��Һ������ | ճҺ������ | Ƥ������ | |
| ��С | �еȻ�ƫ�� | ���� | �еȴ� |
| �ڲ����� | ����Һ�������� | ����������ϸ����� | ǿ�����ȵ�ϸС��� |
| ����� | �����ࣩ���� | ��Լ�� | ������ |
| �ұڻ��� | �� | �� | �� |
| ����˫�� | ˫�� | ���� | ���� |
�������ģ��ѳ�ʵ�������� �ѳ�ʵ�����������ѳ����������ټ���USG�ɱ���Ϊ������ǿ�����;����Եͻ�����ǰ������ά��������ά���ȣ����������������������ȡ�ʵ�ʷǾ��������ٰ���ʵ���Ի�̥����������ʵ���������г�Ѫ������ʱ�ɱ���Ϊ�����ͼ������ʵ��������ͼ�����Ϊ������̬����������������Ե�⻬�������ڲ�����Ϊ�ֲ����ȵ�ɢ��ϸС��㣻���������������߿��к��������ǿЧӦ������ʵ������������̬���������ģ������Ե�����������������ڲ�����ǿ�������������ҹ����ں��Թ��ţ���������ǿЧӦ�������˥����
�������壩��ǻ������ ��������ͼ��һ����������ֻ�������ӹ��߽�ģ������������ʵ�ʲ��������飬�߽粻�塣�������ѹܻ�ŧ���ˮ������ǻŧ���γ�ʱ�������Ϊ��С���ȵ�Բ����������ʵ�����������������������Χ����ճ�ߣ��߽粻����������
�����������Ƽ���USG���
����USG����ڲ��������Ӧ�ü�Ϊ�㷺����������������ǰ��ʱ�ڽ������ܹ۲죬��ʾ������̥�ķ�����һ��վ����5�ܼ�����ʾ������ͼ���һ��̥�ġ�̥���������磬�ⲻ����ȷ����������ݣ����ܼ���̥���Ƿ��ͬʱͨ��ijЩ�����Ĺ۲���ṩ̥�����������������ϣ���ijЩ������Ρ�̥��λ���쳣�ȿ�������ϡ���ˮ����ʱ������λҲ��ȫ�ɿ���USG����������У��ṩ���Ѹ�٣���ĸӤ�������������������Ѵ�������Ӱ����Ϸ�����
������һ���������� �������ڣ�����ͼ�Ͽɼ��ӹ��������ӹ��ײ�������ʾһԲ�ι�������һ������ұ���������Ⱦ��ȣ�����ǿ��һ�£����ڳ�Һ�����������Ժ�����Ѹ������
���������ҵ������пɼ����綹ѿ״�Ĺ������Ϊ��ѿ����6��ĩ������������ѿ�IJ��ֹ��ɼ��н��ɵ�������Ϊԭʼ�ĹܵIJ�������12�� 13��ʱ����Ĥ�ҳ��������ӹ�ǻ�����ӹ����غϣ���ȱ�����������ұ߽硣
�����������ڵ�̥��Ϊ�����ι���������������ҵIJ���ϣ������������9����ʾ�����������ǿ���ӹ����㡣̥ͷ�������12����ʾ��ͼ1��4��3����
�������������������ҵĴ�С�Լ�̥�����йؽṹ����ͷ�γ��ȡ�̥ͷ˫�������ɹdz��ȵȣ����˽�̥����������������������䡣
������������������̥ ����������ͼ����Ϊ����������������Ե��������������������������ӹ��¶˻�����������У��ӹ������Ҳ�����USG������1��ĩ����������ͷ�γ�������������ʾ���ҵİ��ݣ�̥��̥����ʧ��Ϊ������̥����14���Ժ���̥�����ڹ��ڣ���̥�IJ�����̥����ʧ�⣬�����Թ۲쵽̥ͷ��̥���ظ���Ƥ����Ƥ����֯��˫��״��������ͬ��Բ�ı䡣̥���ǿɼ��ص������Σ������������ȿɳ�ֱ�ǡ�
��������������̥ ����ͼ����Ϊ�����ӹ����ڹ�ǻ�ڳ����ܼ��������Թ�㼰����״��������������������Ĵִ��ߣ�������ѩ״���۹�ǻ����̥���ṹ����̥�IJ�������̥�������ӹ�����ɼ�Բ�λ���Բ�������������ڿ��м��״������ڱ��ҹ⻬����Ϊ�ϲ��ѳ���������ͼ������̥������25����60���л������ס�
�������ģ���λ���� USG����λ����������Ҫ�������бվ�ʷ�����и�Ů�����������һ������ӹ���Χ�б߽�ģ���Ļ�����飻�ӹ�ֱ��������ʾ��������
�������壩��̥���� ��̥�����У���˫̥������������ͼ����Ϊ�����ӹ�����ͬ���������������������ڣ���ǻ�ڼ��������������ң�һ������Ϊ˫̥����Ҳ�п��ܽ�����һ�������ɳ����ʲ��ܹ�������������ȷ��̥����������ù۲죻����������ʱ��������ͬһ֡����ͼ����ʾ����̥ͷ����̥�����ɣ�����ɨ��ɹ۲쵽����������̥��ͼ���ɼ����Ե�̥�ģ�����̥�ĵIJ���Ƶ�ʲ�ͬ���ܶ����ɼ�����Ĥ�Ҽ���и���һƯ������״����������ݵ���˫̥����һ�����̥�̣�˫��˫̥����ʾ������̥�̸����ӹ����ϡ�
����USG��̥λ���ж�Ҳ����Ҫ��ֵ��
����������̥������ USG��̥�����ε��������Ҫ��ֵ��
������ˮ����鷢��̥�����Σ�������ϵͳ������Ϊ�����Լռ45�������������Զ������������������10��12��ʱUSG�粻�ܼ�������̥ͷ���ʹ����̥���ۿ����Ǻ����ǣ�����ͷ���������ǽṹʱ������ʾΪ���Զ���
��������̥��������16��17��ʱUSG����������ʾ��������ʱ�����Ŵ���������ǿ������ij������ʧ�����������ȱʧ���ֲ�Ƥ��������룻�������жϴ��ɼ�����������ڹ⻬�������ڳ�Һ������Ϊ��Ĥ�������Ĥ���USG������Ҫ����̥ͷ��������������ͻ��һ��״��ڳ���Һ�������֯��
����θ�����Σ�Լռ30����θ������λ������USG�ɼ���ǻ���Գ�Һ���������κ��ٸı䡣ʮ��ָ������ʱ���ɼ�̥���ϸ��������ж���Һ����������θ��һ��ϴ��Ҵ������һ�ߡ��ء��ճ�����ʱ�������ɼ��϶�ij�Һ���Ρ�
������ˮ���ٰ鷢��̥�����Σ���ȱ�磺��17��22��ʱ90��̥���ڼ�������ɷ���̥��������20�ܺ�����̥���ڹ����ڿɼ������������������۲�1��1.5Сʱ�������ɼ���ӯ���ſ�����˵��̥���Ĺ�����������ϵ��ȱ������߾�����ʾ��
��������������̥�������ɼ������С���ȵ���������������������ʵ�ʡ�
�������������USG�ɼ�һ����ŵİ��ס���������ܻ�ˮ��
�������ߣ�̥���쳣 ̥����̬�Ĺ۲켰��̥�̳���ȵķּ���̥������ͼ��̥����������б仯�������8��ǰ���ӹ������Ͽ����Ҳ�������ͻ�������10��12�ܼ���������ʾ���������ԵĹ��״������Լ�������18�ܣ�����ëĤ����Զ�����̥�̣�������һ������Ļ����ṹ��
��������ͼ����̥�̵Ļ����ṹ���ɶ������̶Ƚ��зּ���
����ǰ��̥�̣�����̥�̾������еĻ����ṹ��������ʶ��ȷ���丽�ŵIJ�λ������̥�̸������ӹ�ǰ�ڡ���ڻ��ڣ�����Ե���ӹ��ڿ�����һ�ξ��롣��ȷ������ǰ��̥��ʱ���ʶȳ�ӯ���ף��۲�̥��Ե���ӹ��ڿ�֮��Ĺ�ϵ����̥����Ե���ӹ����ڿڱ�Ե��ʱ,Ϊ��Ե��ǰ��̥�̣��ӹ����ڿ��в���̥�̸���ʱ��Ϊ������ǰ��̥�̣��ӹ����ڿ���ȫ��̥��������ʱΪ�����Ի���ȫ��ǰ��̥�̣�ͼ1��4��3����
����̥�����ڰ��룺̥�̵�����λ�ã���̥�����ǰ�����ֻ�ȫ�����ӹ��������룬Ϊ̥�����ڰ��룬����������������Ѫ��Ҫԭ��֮һ��������ͼ����Ϊ����̥�����ӹ���֮����ֲ������Һ���������������������������������Ϊ̥�̺�Ѫ�ף��ڰ��봦��̥����������Ĥǻ�����������̥������������̥��������̥����̥�IJ�����ʧ��û���γ�Ѫ��̥���������̥������ͼ�������Ա仯��
����USG�ڲ���������̨��̥����Ϊ״̬�Ĺ۲죨̥����̥��������̥�IJ����ȣ���̥������ȵĶ�����Ʋ��Լ���Χ����ҽѧ�о����ż�Ϊ������Ӧ��ǰ����