


第三节 胰
由于胰腺小,位置深,以前认为是是一个“隐蔽”的器官。过去主要用间接显影的方法,即观察胰腺周围器官的形态和位置改变以间接推断有无胰占位性病变,如胃肠钡餐造影、腹膜后和胃内注气造影、尿路造影等,但都不能达到较早诊断的目的。内镜逆行性胆胰管造影和动脉造影,使胰的诊断得到改善。USG、CT可以在无损伤的情况下显示胰,并对其疾病作出诊断,是目前首选的方法。
一、X线诊断
(一)X线检查方法与正常X线表现
1.普通检查平片可看到胰腺钙化和胰管结石,有助于诊断慢性胰腺炎,但价值有限。
2.造影检查
(1)胃肠钡餐造影:胰腺增大可引起胃与十二指肠位置和形态的改变。低张十二指肠造影可使十二指肠与胰头部接触更为紧密,能较好地显示胰腺肿瘤或胰腺炎对十二指肠造成的压迫或浸润,但如病变不够大则无发现,所以不能作出早期诊断。
(2)ERCP:本法对诊断慢性胰腺炎、胰头癌和壶腹癌有一定帮助。由于胆管可同时显影,因而有助于了解胆管病变如炎症,结石与胰腺病变的关系。
正常胰管大多自胰头部向尾部斜行向左上走行,管径逐渐变细,一般最大径不超过3~5mm,边缘光滑整齐。自主胰管有一些分支分出。有时可见较细的副胰管,其位置多高于主胰管。
(3)选择性腹腔动脉造影:主要用于胰岛细胞瘤的诊断,但多在USG或CT难于确诊之后应用。胰岛细胞瘤常是临床症状明显而肿瘤较小,但它是富血管肿瘤,动脉造影可以明显染色而作出诊断。胰腺癌多为少血管性肿瘤,动脉造影对其诊断帮助不大。
(4)PTC:主要用于阻塞性黄疸的患者。阻塞性黄疸的原因很多,胰头癌是常见原因之一,PTC有助于确定胆道阻塞的部位和性质。
(二)胰腺疾病X线表现与诊断
1.胰腺炎 急性胰腺炎(acute pancreatitis)如临床表现不典型且病情允许时,可行X线检查。平片可见下列表现:胰腺增大,密度增高,十二指肠充气郁张,衬托出增大的胰腺;邻近的肠管尤其是升、横结肠出现肠郁张而降结肠萎陷,使结肠呈横截中断状;膈升高,左胸腔有少量积液,左下肺出现盘状肺不张,甚至炎性浸润。病情缓解后,作钡餐检查,可出现十二指肠曲增大和胃十二指肠受压征象。
慢性胰腺炎时胰腺常增大,可有钙化或结石形成。平片如发现胰腺钙化则支持慢性胰腺炎的诊断。钙化常表现为胰腺区较小,较多而形状不定的致密影。
PCT可确定慢性胰腺炎的程度。有助于治疗方案的选择。胰管及其分支可出现扭曲、变形、扩大、轮廓不规则和狭窄乃至完全闭塞。少数慢性胰腺炎可因纤维瘢痕改变而使胰腺缩小。
2.胰腺囊肿 胰腺囊肿(pancreatic cyst)大多由胰腺炎、外伤等引起,由炎性渗出液、胰液或血液等引起组织反应而逐渐形成,常称为假性囊肿。影像学检查的目的,主要在于鉴别胰腺囊肿与胰腺肿瘤,以及与胰腺外肿物如肠系膜囊肿等鉴别。
平片价值不大。胃肠钡餐造影,较大的胰腺囊肿引起胃肠道的压迫和移位,其特点是弧形压迹边缘光滑,粘膜皱臂完整而无破坏,与胰腺癌的浸润、破坏不同。根据囊肿部位的不同可以引起不同的压迫表现(图4-3-13)。胰腺体部假性囊肿较常见。




图4-3-13 胰腺囊肿
胰头部襄肿使十二指肠曲增大,降部内壁受压,边缘光滑整齐,
胰体部襄肿可将胃向下前方推移,胃小弯出现压迹,或将胃
推向上,横结肠推向下,胰尾部囊肿使胃体大弯受压,并向右前方移位
3.胰腺癌 胰腺癌(pancreatic carcinoma)多位于胰头部。胰头癌与壶腹癌在临床上不易区分。胰腺癌起源于胰管或腺泡,生长迅速,形成坚硬的肿块,并直接侵蚀邻近的组织,引起胆管梗阻。多见于40~60岁的男性,主要表现为进行性阻塞性黄疸、疼痛和上腹部肿块等。早期不易诊断,常需采用多种成像技术检查。
低张十二指肠造影可见十二指肠内侧壁的粘膜皱平坦、消失、肠壁僵硬。癌瘤发展,则引起粘膜皱臂破坏,十二指肠曲扩大,其内缘出现压迹,可呈双重边缘(图4-3-14)。由于乳头较固定,压迹常呈ξ形,称为“反3”征。胃窦大弯可受压移位,后壁受压即呈“垫压”征。由于胆总管下端梗阻,可使胆囊和胆总管扩大,在十二指肠相应部位造成弧形或带状压迹。胃肠造影查出的胰腺癌多属晚期。ERCP可显示胰管狭窄和阻塞。如已有阻塞性黄疸,PTC可显示胆总管的胰腺段梗阻,梗阻端可圆钝、尖削、削平或呈不规则性狭窄。胰腺癌如有上述表现,大多已属进展期。

图 4-3-14 胰腺癌
低张十二指肠造影,十二指肠环增大
饱满,升部内缘受压呈双重边缘(↓↓)
二、USG诊断
(一)检查方法 为了满意显示胰腺的声象图,晨间空腹时探查最好。多采用仰卧位,并辅以左侧抬高仰卧位。以腹中正中线为起点向左右两侧作纵断面探查,再作横断面探查,以了解胰腺全貌,如果胃肠内气体妨碍探查,可饮水约500mL,并注射低张药物,使胃内充满液体,作为“透声窗”有助于胰腺的显示。
USG对胰腺的显示率可高达95%。与其他影像诊断技术相比,USG是安全可靠的方法,值得作为首选方法。
(二)正常胰腺识别正常胰腺主要根据其解剖关系。在正中纵断面上,胰体位于肝左叶后方,腹主动脉,下腔静脉的前方,其断面略呈三角形。从剑突下作横断面探查,较大的胰头易于查出,整个胰腺呈带状结构,轮廓光滑整齐。正常胰头厚度(前后径)为20~30mm,体部、尾部厚度略小于头部。
胰腺内部回声多细小均匀而规则,略高或等于正常肝实质的回声。胰腺界波不太锐利,有时因脂肪组织伸入胰体小叶之间可使胰腺边界不清(图4-3-15)。
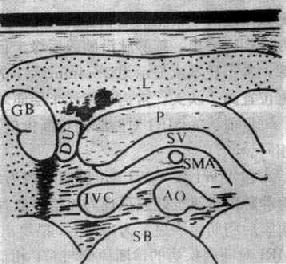
图4-3-15 正常胰腺声像图示意图L肝 GB.胆 P.胰腺
SV.脾静脉 SMA.肠系膜上动脉
IVC.下腔静脉 AO.腹主动脉 SB.腰椎体 DU.十二指肠
(三)胰腺疾病USG表现与诊断
1.急性胰腺炎胰腺增大、增厚,多为弥漫性也可为局限性,边界常不清楚。内部回声稀少。回声强度减低,病情好转时上述改变也迅速消失。
2.慢性胰腺炎声像图可见胰腺增大,但不如急性胰腺炎明显。有时胰腺可因纤维组织增生而变小,轮廓多不规则,与周围组织缺乏清楚的边界。内部回声多呈不均匀性增强。主胰管常扩大,明显可见,其中如有小结石可出现回声区和声影。
3.胰腺囊肿囊肿在声象图上呈典型无回声区,内壁光滑,外壁较模糊,后回声增强。囊肿外形呈分叶状。可为多房性的,其中有不规则的房隔光带。有时可见囊肿与胰腺相连接。
4.胰腺癌 USG可见胰腺肿瘤区增大,轮廓不规则,常呈分叶状。癌区内部多呈低回声区(图4-3-16),由于超声通过癌瘤时衰减较大,后主的界波强度很低。少数癌瘤的回声较强,呈不规则的较强光点。此外,尚可见到一些间接征象,如胆管系统因受压而扩张、门静脉或腔静脉受压等。

图4-3-16 胰腺癌
胰头区可见一强回声光团,形状不规则,
周边呈毛刺状浸润
三、CT与MRI诊断
CT可显示胰腺的大小、形状、密度和结构,易于区分实体性与囊性病变,是检查胰腺病变首选方法之一。
(一)CT检查方法 检查前口服1.5%泛影葡胺300~500ml,以显示肠管,可避免将肠管影误认为胰腺增大或肿瘤,而十二指肠显影有助于勾划出胰头的轮廓,确定胰头是否增大。通常先作平扫,然后作增强扫描,可更好地显示胰及其病变。邻近的脾静脉和其他血管显影也对判断胰腺有助。
(二)正常CT表现 在横断面上,胰腺呈凸向腹侧的带状影,自胰头至胰尾逐渐细小。胰腺实质密度均匀,略低于脾。随年龄的增长,腺组织脂肪变性趋于明显,则密度低且不均匀,常呈羽毛状。钩突是胰头部最低部分,表现为胰头部向肠系膜上静脉后方的楔形突出。脾形脉沿胰腺后缘走行。是识别胰腺的重要指标。胰管位于胰腺的前半部,常不显示或显示为2~4mm大小的低密度影。增强扫描胰腺密度均匀增高。由于胰尾位置高于胰头,常需连续几个层面才能观察全部胰腺(图3-17)。

图4-3-17 正常胰腺CT解剖示意图
目前认为MRI对胰腺的诊断价值不如CT。所使用的检查方法和措施与检查肝大致相同。
在T1WI和T2WI上,胰腺表现为均匀的较低信号结构,与肝的信号相似。其背侧的脾静脉由于流空效应呈现为无信号血管影,勾划出胰腺的后缘,可作为识别胰腺的标志。腹膜后脂肪组织显示为高信号,描绘出胰腺的前缘。十二指肠内液体常表现为较高信号。MRI对胰腺疾病的诊断原则与CT相似。
1.急性胰腺炎 CT对急性胰腺炎的诊断有较大价值,峄了解病变的范围和程度很有帮助。急性胰腺炎的典型表现是胰腺增大,密度稍减低。上述表现大多是弥漫性的,但也可只限于胰腺的某一部分。胰腺周围常有炎性渗出,导致胰腺轮廓不清,左肾筋膜增厚。渗出较多时胰腺可形成明显的液体潴留,呈现多个水样密度囊性低密度区,多在网膜囊、肾前间隙等处。胰腺内也可有积液。液体潴留被纤维囊包围即形成假囊肿。水肿型(或浆液-渗出型)胰腺炎病变程度较轻,胰腺的低密度较均匀,增强扫描时胰腺实质均匀增强。出血坏死型胰腺炎病情较重,胰腺明显增大,上述改变更显著,胰腺密度不均,坏死呈低密度区而出血呈高密度影。增强扫描可见坏死区不增强,而一般水肿、炎变的胰实质有增强。了解坏死的范围可推断病变的程度,对考虑治疗方案有助。脓肿是胰腺炎的重要并发症,表现为局限性低密度灶,与坏死区相似,出现气体是脓肿的特征。
急性胰腺炎的MRI表现为胰增大,轮廓不清。水肿使弛豫时间延长,T1WI胰腺信号减低,T2WI上信号增强。液体潴留或囊性坏死性改变在T2WI上信号明显增高,T1WI则减低。出血使T2WI延长而T1缩短,因而在T1WI和T2WI上都表现为高信号。
2.慢性胰腺炎 常见的CT征象是胰腺局部增大,常合并有胰内或胰外假囊肿,表现为边界清楚的囊性低密度区,CT直接近水的密度。约1/4的患者可见胰腺钙化,表现为斑点状致密影,沿胰管分布,是慢性胰腺炎的特征性表现。肾筋膜常增厚,主要是左肾前筋膜增厚,胰管常有不同程度扩张。病变发展到最后可见胰腺萎缩。
慢性胰炎MRI可见胰腺增大,但胰腺信号改变不明显。假囊肿是重要的诊断依据,T1WI表现为局限性囊性低信号区,注射造影剂后显示更为清楚;T2WI上假囊肿显示为囊状高信号区,更易识别。钙化是慢性胰腺炎的重要变化,在MRI上不形成信号,很难识别。
3.胰腺癌 CT表现为胰腺局部增大,呈肿块状隆起或呈分叶状增大。肿瘤的密度常与胰腺的密度相等,但其中常有坏死或液化而形成低密度区。增强扫描肿瘤常不增强或略增强,而正常胰实质增强明显,从而使肿瘤得以识别。这种密度的改变比看到肿块何能更重要。胰头癌侵犯、压迫胆总管引起梗阻性黄疸时,CT显示胆总管以上肝内外胆管扩张而胰头处胆总管突然狭窄、中断或变形。因此在梗阻性黄疸患者,必须沿扩大的胆管向下查寻,找到狭窄中断的位置。胰头部癌发生于钩突或累及钩突,若扫描层面不够低可能遗漏病变。胰头癌常阻塞胰管近段而使胰管扩大,表现为胰体中部偏前的管状低密度带,这也是胰头癌的一个重征象。胰腺癌进展,可使胰周脂肪层消失,邻近血管可被推移甚至包埋。肝门和腹膜后可出现淋巴结增大(图4-3-18)。
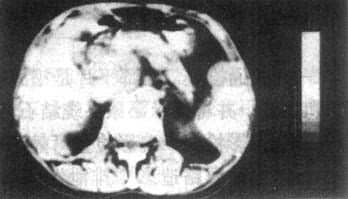

图4-3-18 胰腺癌CT表现
上图:CT平扫示胰头增大
下图:增强扫描,肿块不均匀强化,
中心有不规则低密度区
胰腺癌在MRI上可见胰腺局限性增大,该处轮廓不规则。T1WI上肿瘤信号稍低于正常胰腺和肝,其中坏死区信号更低;T2WI上肿瘤信号稍高且不均,坏死区则显示信号更高。一些间接征象如肝内外胆管扩张和胰管扩张是诊断胰头癌的重要依据,他们在T1WI上显示为低信号,T2WI上显示为高信号影像。