第二章 康复功能评定
功能检查和评估是康复医学的重要内容。一般经过临床科室的诊治后,患者的伤口、病都有了明确的诊断,但临床科室对患者的功能状态一般不作详细评估。而功能评估对指导康复治疗、判断疗效及预后都有实际意义,因此对功能障碍的患者首先要进行全面的功能评估,并要贯穿康复治疗的全过程,即评估→治疗→再评估→再治疗…→出院时最后评估。
本章介绍功能评估的主要内容和常用方法。
第一节 运动功能评定
一、肌力评定
(一)手法检查及分级
临床常用的手法检查及肌力分级法系K.W.Lovett于1916年提出,以后具体操作续有修改,但其原则未变.此法使受试肌肉在一定的姿位下作标准的测试动作,观察其完成动作的能力。由测试者用手施加阻力或助力。肌力分级标准见表(2-1-1)。
表2-1-1 肌力分级标准
| 测试结果 | Lovett分级 | M.R.C.分级 | Kendall 百分比 |
| 能抗重力及最大阻力运动至测试姿位或维持此姿位 | 正常(Normal,N) 正常-(Normal- |
5 5- |
100 95 |
| 同上,但仅能抗中等阻力 | 良+(Good+,G+) 良(Good,G) |
4+4 | 90 80 |
| 同上,但仅能抗小阻力 | 良-(Good-,G+) 好+(Falr+,F+) |
4- 3+ |
70 60 |
| 能抗自体重力运动至测试或维持此姿位 | 好(Fair,F) | 3 | 50 |
| 能抗自体重力运动至接近测试姿位,能在消除重力姿位运动至测试姿位或加小助力能运动至测试姿位 | 好-(Falr-,F-) |
3- |
40 |
| 能在消除重力姿位作中等幅度运动或加中等助力能运动至测试姿位 | 差+(Poor+,P+) |
2+ |
30 |
| 能在消除重力姿位作小幅度运动或加较大助力能运动至测试姿位 | 差(Poor,P) | 2 | 20 |
| 可见到或扪到微弱的肌肉收缩或肌腱活动,无可见的关节运动 | 差-(Poor-) 微(Trace,T) |
2-1 | 10 5 |
| 无可测知的肌肉收缩 | 零(Zero,O) | 0 | 0 |
测试操作的一般程序是先将肢体放置到适当姿位,以便当待测的肌肉收缩时,能使远端肢体在垂直面上自下向上运动。必要时由测试者用一手固定近端肢体,然后令试者尽量用力收缩被测肌肉,使远端肢体对抗自身重力作全幅度运动,如能完成,说明肌力在3级或3级以上。应用测试者的另一手在运动关节的远端施加阻力,根据受试者能克服的阻力的大小来判定肌力为4或5级。不能承受外加阻力则为3级。如不能克服重力作全幅度运动,则应调整体位,将肢体旋转90°,使肢体在水平面上运动以消除重力的作用。测试远端肌肉时可稍托起肢体,测试近端肌肉时可在肢体下放置光滑平板,或用带子将肢体悬挂,以消除磨擦力的影响。在此条件下能完成大幅度运动,可判定为2级肌力,如仅有微小关节活动或未见关节活动,但可在主动肌的肌腹或肌腱上扪到收缩感,则为1级肌力,扪不到收缩感觉为0级。在测试3级以下肌力时,为了避免改变姿位的麻烦,也可施加助力,根据所需助力的大小判定为2级或1级肌力。
此法虽有分级较粗略,评定时也带有测试者的主观成分等缺点,但应用方便,可分别测定各组或各个肌肉的肌力,适用于不同肌力的肌肉测试(很多器械测试仅适用于4级以上的肌力测定),故广泛应用于临床医学及康复医学实际工作。
(二)器械检查
在肌力超过3级时,为了进一步作较细致的定量评定,须用专门器械作肌力测试。根据肌肉的不同的收缩方式有不同的测试方式,包括等长肌力检查、等张肌力检查及等速肌力检查。常用方法如下:
1.等长肌力检查
在标准姿位下用测力器测定一个肌肉或肌群的等长收缩(isometric contraction)肌力。常用检查须目如:
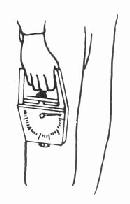
(1)握力 用大型握力计测定。测试时上肢在体测下垂,握力计表面向外,将把手调节到适宜的宽仪式。测试2~3次,取最大值(图2-1-1)。以握力指数评定:
握力指数=好手握力(kg)/体重(kg)×100
正常应高于50。
(2)捏力用拇指和其他手指的指腹捏压握力计或捏力计可测得质量力(图2-1-2),其值约为握力的30%。
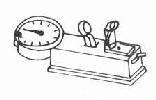
(3)背肌力即拉力,用拉力计测定。测时两膝伸直,将把手调节到膝盖高度,然后用力伸直躯干上拉把手(图2-1-3)。以拉力指数评定:
拉力指数=拉力(kg)/体重(kg)×100
正常值为:男150~200,女100~150。此法易引起腰痛病人症状加重或复发,一般不用于腰痛患者而用府卧位手法检查代替。
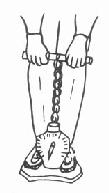
(4)四肢各组肌力测定在标准姿势下通过钢丝绳及滑轮拉动固定的测力计,可对四肢务组肌肉的等长肌力进行各别测定,方法见图2-1-4,2-1-5。这组设备可组合成一架综合测力器,以便使用。
一组正常中青年成人的四肢等长肌力测试结果见表2-2-2。
由表2-1-2可见,妇女上肢肌力约为男性的55%,与国外资料的56%相近。下肢肌力约为男性的62%,较国外资料的72%为低。一般认为肌肉每平方厘米横断面积可产生3~4kg肌力,男女相同。男女的肌力差异主要因肌腹大小不同而非肌肉质量有异。



图2-1-1 握力测定 图2-1-2 捏力计图2-1-3 拉力测定
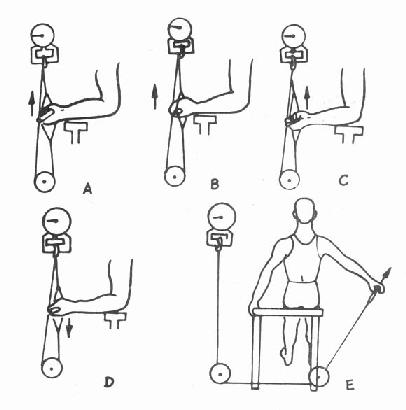
图2-1-4 上肢肌力测定示意
A.屈腕肌力测定(腕中立位)B.伸腕肌力测定(腕中立位)C.屈肘肌力测定(肘屈90°)
D.伸肘肌力测定(肘屈90°)E.肩外展肌力测定(肩外展45°)
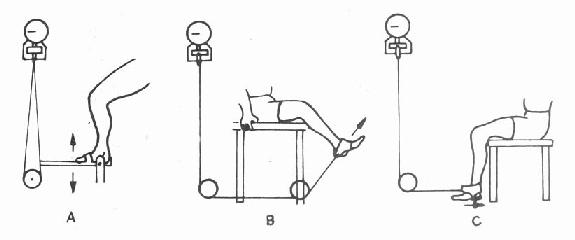
图2-1-5 下肢肌力测定示意
A.踝屈伸肌力(踝中立位)B.伸膝肌力(膝屈45°)C.屈膝肌力(膝屈90°)
拮抗肌的肌力对比关节的稳定有意义,因而对肌力锻炼有指导价值。由表2-1-2可见,屈肌与伸肌的肌力比在腕、肘、踝、膝分别约为2:1,3:2,1:1与2:3。文献资料中这些比例有些差异,可能因调查对象及测试方法不一致。
表2-1-2 四肢肌力等长测定
| 男(67例) | 女(55例) | |||
| 左 | 右 | 左 | 右 | |
| 腕屈 腕伸 |
28.15±5.89 11.63±2.21 |
30.27±5.70 13.82±3.20 |
15.32±4.40 7.11±1.73 |
16.37±5.00 8.17±1.99 |
| 肘屈 肘伸 |
19.43±4.22 12.77±3.32 |
21.04±4.65 13.19±3.30 |
10.30±2.21 6.75±3.12 |
11.60±3.86 7.58±2.65 |
| 肩外展 | 8.74±1.68 | 9.35±1.83 | 4.17±1.53 | 5.49±1.49 |
| 踝背 伸 踝跖屈 |
19.28±4.29 20.54±5.59 |
19.58±4.16 19.93±5.52 |
11.49±3.23 13.30±4.41 |
11.73±3.41 12.91±4.83 |
| 膝屈 膝伸 |
19.13±5.23 30.46±6.93 |
19.89±5.33 30.80±7.16 |
11.13±4.11 18.79±5.66 |
12.98±3.70 20.10±6.21 |
*表内数字为kg数
2.等张肌力检查
即测定肌肉进行等张收缩(isotonic contraction)使关节作全幅度运动时所能克服的最大阻力。作1次运动的最大阻力称1次最大阻力(i repetition maximum,IRM),完成10次连续运动时能克服的最大阻力(10RM),测定时对适宜负荷及每次测试负荷的增加量应有所估计,避免多次反复测试引起肌肉疲劳,影响测试结果。运动负荷可用哑铃、砂袋、砝码可定量的负重练习器进行。此法在康复医学中应用较少。
3.等速肌力检查
用带电脑的Cybex型等速测力器进行(图2-1-6)。测试时肢体带动仪器的杠杆作大幅度往复运动。运动速度用仪器预先设定,肌肉用力不能使运动加速,只能使肌力张力增高,力矩输出增加。此力矩的变化由仪器记录,并同步记录关节角度的改变,绘成双导曲线,并自动作数据记录。这种等速测试法精确合理,能提供多方面的数据,已成为肌肉功能检查及其力学特性研究的良女手段。
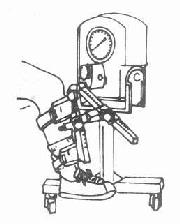
图2-1-6 用Cybex 等速测力器作膝屈伸肌力测试
(三)肌力检查的注意事项
为了使检查结果准确、稳定、具有较好的可重复性与可比性,应使操作过程严格规范化。要特别注意以下方面:
1.采到正确的测试姿位,在等长测试时要特别注意使关节处于正确的角度。
2.测试动作应标准化、方向正确,近端肢体应固定于适当姿位,防止替代动作。
3.作适当的动员,使受试者积极合作,并处于适当的兴奋状态。可作简单的准备活动。
4.规定适当的测试时机,在锻炼后、疲劳时或饱餐后不作肌力测试。
5.每次测试都要作左右对比,因正常肢体的肌力也有生理性改变。一般认为两侧差异大于10%有临床意义。
6.记录时可采用绝对肌力或相对肌力,后者即单位体重肌力。作横向比较时宜用相对肌力。
7.注意禁忌证。肌力测试特别是等长肌力测试时,持续的等长收缩可使血压明显升高。测试时如持续地闭气使劲,可引起乏氏反应(Valsalva effect),对心脏活动造成困难,有高血压或心脏疾患者慎用,明显的心血管疾病患者忌用。
8.注意肌力测试不适用于上位运动神经损害的运动功能评估,如中风后偏瘫肢体的运动功能不宜采用肌力检查。对于中枢性运动功能障碍的评估,应采用Brunnstrom法或Fugl-Meyer法,或上田敏法,请参阅中风康复章节。
二、关节活动度(ROM 检查
(一)关节活动度(range of motion ROM)检查的一般事项
1.ROM检查的目的
(1)通过检查发现阻碍关节活动的因素。
(2)判定障碍的程度。
(3)提示治疗方法。
(4)作为治疗、训练的评价手段。
2.ROM的种类
(1)主动活动:受检者以自力能够动的关节活动度。
(2)被动活动:用外力能够移动的关节活动度。
(3)关节除被动活动外,还有非生理性的关节附加活动度(accessory),主要用于康复的手法治疗。
3.基本姿位
全身所有的关节凡按劳取解剖的姿位放置者则为0°。前臂的运动手掌面在呈矢状面上状态为0°轴、面的概念与解剖学一致。
(二)ROM表示方法
文献中有关ROM的表示方法不尽相同,一种以解剖部位为“O”不论屈或伸,当关节伸直受限时,测量的角度数可能成为负数。另一种在屈曲活动记录时以充分伸直为“O”,在伸直活动记录时以充分伸直为“180”,这样可避免出现负数,但使关节总活动度的计算变得复杂化,本书采用前一种方法。
(三)ROM受限因素
1.关节骨性解剖结构异常。
2.关节周围软组织病变,如关节囊粘连、韧带损伤,肌腱挛缩等。
3.运动关节的肌肉软弱无力。
4.拮抗肌张力过高。
(四)ROM测量注意事项
1.对要测量的关节必须充分暴露,特别是对女性检查时应准备单房间及更衣室。检查异性时须有第三者在场。
2.要使受检者精神沉着,耐心说明,以使其采取轻松姿势。
3.对基本轴的固定是很重要的。固定的位置应在关节的近位端或远位端,不能在关节处固定。
4.角度计的轴应与关节的轴取得一致,不要妨碍轴的平等移动。
5.用角度计要测量两次,即在活动的前后测量,并左右对照。
6.对有两个关节肌(多关节肌)的关节,要充分考虑肌肉的影响。
7.有关节痛时,要发现疼痛的范围并作记录,注意慢慢检查。
(五)ROM测量方法
1.普通量角器法
目测ROM较为粗糙,因此一般用量角器进行检查。普通量角器用两根直尺连接一个半圆量角器或全圆量角器制成,手指关节用小型半圆角器测量。(见图2-1-7),使用时将量角器的中心点准确对到关节活动轴中心(参照一定的骨性标志),两尺的远端分别放到或指向关节两端肢体上的骨性标志或与肢体长轴相平行。随着关节远端肢体的移动,在量角器刻度盘上读出关节活动度。各关节测量的具体操作法见表2-1-3。
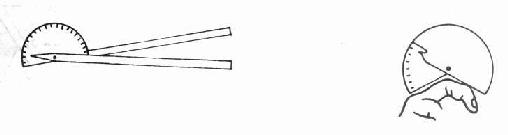
图2-1-7 关节量角器
表2-1-3 关节活动范围检查
| 关节 | 运动 | 测量姿位 | 量角器放置标志 | 0点 | 正常值 | ||
| 中心 | 近端 | 远端 | |||||
|
肩 |
屈、伸 | 解剖位,背贴立柱站立 | 肩峰 | 腋中(铅垂线) | 肱肌外上髁 | 两尺相重 | 屈180° 伸50° |
| 外展 | 同上 | 同上 | 同上 | 同上 | 同上 | 180° | |
| 内、外旋 | 仰卧,肩外展肘屈90° | 鹰嘴 | 铅垂线 | 尺骨茎突 | 同上 | 各90° | |
| 肘 | 屈、伸 | 解剖位 | 肱骨外上髁 | 骨峰 | 尺骨茎突 | 两尺成一直线 | 屈150°伸0° |
| 腕 |
屈、伸 | 解剖位 | 桡骨茎突 | 前臂纵轴 | 第二掌骨头 | 两尺成一直线 | 屈90° |
| 尺、桡屈 | 解剖位 | 腕关节中点 | 同上 | 第三掌骨头 | 同上 | 桡屈25° 尺屈65° |
|
| 髋 |
屈 | 仰卧,对侧髋过伸 | 股骨大粗隆 | 水平线 | 股骨外髁 | 两尺成一直线 | 125° |
| 伸 | 仰卧,对侧髋屈曲 | 同上 | 同上 | 同上 | 同上 | 15° | |
| 内收、外展 | 仰卧,避免大腿旋转 | 髂前上棘 | 对侧髂前上棘 | 髌骨中心 | 两尺成直角 | 各45° | |
| 内外旋 | 仰卧、两小腿桌缘 外下垂 |
髌骨下端 | 铅垂线 | 胫骨前缘 | 两尺相重 | 各45° | |
| 膝 | 屈、伸 | 仰卧 | 股骨外踝 | 股骨大粗隆 | 外踝 | 两尺成一直线 | 屈150° 伸0° |
| 踝 |
屈、伸 | 仰卧 | 内踝 | 股骨内踝 | 第一跖骨头 | 两尺成直角 | 屈150° |
| 伸0° | |||||||
| 内、外翻 | 俯卧 | 踝后方两踝 | 小腿后纵轴 | 足跟中点 | 两尺成一直线 | 内翻35° | |
| 中点 | 外翻25° | ||||||
2.方盘量角器测量法
范振华在1974年设计了一种方盘量角器,用正方形,每边长12cm,上有圆形刻度盘的木舯,加一指针及把手构成(图2-1-8)。在木盘刻度面处于垂直位时,方盘中心的指针由于重心在下而自动指向正上方。使用时采取适当姿位使关节两端肢体处于同一个垂直面上,并使一端肢体处于水平位或垂直位,以方盘的一边紧贴另一肢体,使其刻度面与肢体处于同一垂直面上,即可读得关节所处的角度。各关节测量的具体操作法见表2-4。
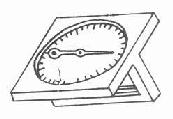
图2-1-8 方盘量角器
表2-1-4 用方盘量角器作关节活动度检查
| 关节 | 运动 | 测量姿位 | 量角器放置位置 | 量角器刻度盘方位 | 正常值 |
| 肩 |
屈、伸 | 站立,头、背、骶部紧贴立柱 | 上臂后方中段 | 0点指向近端 | 屈180°伸50° |
| 外展 | 同上 | 上臂内缘中段 | 同上 | 180° | |
| 内、外旋 | 仰卧,肩外展,肘屈90° | 前臂尺侧缘中下段 | 0点指向远端 | 内旋80°、外旋90° | |
| 肘 | 屈、伸 | 坐,上臂平贴桌面 | 前臂中段背侧尺 骨皮下面 |
0点对向尺骨 | 屈150°伸0° |
| 前臂 | 内、外旋 | 站立,上臂外侧紧贴柱面,肘屈90°,手紧握量角器把手 | 量角器把手紧贴掌心 | 0点指向桡侧 | 内旋55°,外旋135° |
| 腕 | 屈、伸 | 前臂平贴桌面,掌心向下 | 第三掌骨背面 | 180°点对向掌骨 | 屈80°、伸 70° |
| 尺、桡屈 | 同上,掌心垂直,拇掌屈 | 第二掌骨桡侧缘 | 同上 | 尺屈40°,桡屈20° | |
| 髋 | 屈 | 仰卧,对侧髋过伸 | 大腿前缘中段 | 180°点对向大腿 | 120° |
| 伸 | 同上,对侧髋屈曲 | 同上 | 同上 | 15° | |
| 内收外展 | 侧卧,一直尺两端族两髂前上棘上,测此尺寸倾斜度,于内收、外展测量结果中减除之 | 大腿外侧中段 | 同上 | 各45° | |
| 内、外旋 | 仰卧,两腿分开伸直 | 足掌内侧缘 | 0点指向远端 | 内旋50°,外旋65° | |
| 膝 | 屈、 伸 |
坐或仰卧 | 在肌前中段、小腿前中段各测一次,相加 | 180°点指向膝部 180°点指向膝部 |
屈160°,伸5° 屈160°,伸5° |
| 踝 |
跖屈 | 站立足掌不离地,小腿尽量后倾 | 胫前缘中段 | 0点指向近端 | 40° |
| 背伸 | 同上,足跟不离地,小腿前倾 | 同上 | 同上 | 25° | |
| 内外翻 | 向患侧卧,小腿平贴诊察台,外踝在桌缘上 | 紧贴足掌横弓 | 0点指向足内侧 | 内翻45°,外翻20° |
三、步态检查
1.步态的基本情况
从一侧的足跟着地起,到此侧足跟再次着地为止,为一个步行周期(gait cycle)。其中每一足都经历了一个与地面接触的支撑期(stance phase)及一个腾空挪动的摆动期(swing phase)。支撑期由5个环节构成,依次为足跟着地(heel stride,HS),脚掌着地(foot flat,FF),重心前移至踝上方时支掌中期(midstance,MSt),身体继续前移至足提起时为足跟离地(heel off ,HO),最后为足趾离地(toe-off)。摆动期从足趾离地开始,经加速期至下肢垂直位为摆动中期(midswing ,MSw),以后经减速期止于足跟着地,一侧足跟着地至另一侧足跟着地为一单步(step),至同侧足跟再次着地为一复步(stride)。
在步行周期中支撑长于摆动期,因此每一步行周期中约有15%的时间即自一侧足跟着地至对侧足趾离地,双腿都处于支撑期,称为双侧支撑期(double support)。是为步行的特征,如没有双侧支撑,相反出现双足腾空即为跑步。
步频(cadence)指每分钟的行动步数,成人约为110~120步/分,快步可至140步/分。步幅(step width)指一单步移动的距离,与步频、身高等因素有关,一般男性为70~75cm。
步行时身体重心沿一复杂的螺旋形曲线向前运动,在矢状面及水平面上的投影各呈一正弦曲线,向前运动有交替的加速及减速成。为了使重心在轴位上的运动趋于平稳,减少上下左右移及加速从而减少能耗,配合髋、膝、踝各关节的运动,骨盆也有前后左右倾斜及水平侧移。
步行时以上活动的正常变异构成各人的步态特点。因病理因素使变异超出一定范围即构成异常步态。检查者熟悉了正常步态的构成及常见病理步态的基本特征后,就可以通过直接观察进行步态评定,必要时可用多维连续摄像、电子量角器及多导联肌电图等方法作分别或综合的观察,以取得肌肉、关节或身体重心在步行时的活动谱,以与正常的活动谱进行比较分析。正常的关节活动及肌肉活动谱例如图2-1-9。肌肉的工作包括向心及远心收缩。

图2-1-9 常速步行时髋、膝、踝各关节的屈伸活动
正常步态效率很高,特别是以每小时4.5~5km的速度步行时,单位距离耗能量少,此时肌电活动也最少。步行时身体前移的工实际上主要由重力及惯性提供而不是完全由肌肉收缩提供。步态异常时能耗增加,截瘫及截肢时更著,因而使步速受限,如扶拐步行的截瘫患者,步速一般限于每小时1.6~2.4km。
2.常见的病理步态
按异常步态的病理及表现,可分以下各类:
(1)短腿步态 如一腿缩短超过3.5cm时,患腿支撑时可见同侧骨盆及肩下沉,故又称斜肩步,摆动时则有代偿性足下垂。
(2)关节强直步态 下肢各关节挛缩强直时步态随之改变,关节挛缩于畸形姿位时改变更著。如髋关节屈曲挛缩时引起代偿性骨盆前倾,腰椎过伸,步幅缩短,膝屈曲挛缩30°以上时可出现短腿步态。膝伸直挛缩时,摆动时可见下肢外展或同侧骨盆上提出,以防止足趾拖地。踝跖屈挛缩时足跟不能着地,摆动时以增加髋及膝屈曲度来代偿,状如跨槛,故称跨槛步。此时患肢支撑期常有膝过度伸直,可引起膝反曲。
(3)关节不稳步态如先天性髋脱位时步行时左右摇晃如鸭步。
(4)疼痛步态当各种原因引起患难与共肢负重时疼痛时,患者尽量缩短患肢的支撑期,使对侧摆动腿呈跳跃式快速前进,步幅缩短,又称短促步。
(5)肌肉软弱步态
①胫前肌步态:胫前肌无力时足下垂,摆动期用增加髋及膝屈曲度以防足趾拖地,形成跨槛步。
②小腿三头肌软弱时支撑后期忠髋下垂,身体向前推进减慢。
③股四头肌步态:在患腿支撑期不能主动维持稳定的伸膝,故患者使身体前倾,让重力线在膝前方通过,从而使膝被动伸直,此时髋微屈可加强臀肌及股后肌群的张力,使股骨下端后摆,帮助被动伸膝。在支撑早期利用膝的持续过伸作为一种代偿性稳定机制常导致膝反曲。如同时有伸髋肌无力,则患者常须俯身用手按压大腿使膝伸直。
④臀大肌步态:伸髋肌软弱时,患者常使躯干用力后仰,使重力线通过髋关节后方以维持被动伸髋,并控制躯干的惯性向前运动。形成仰胸凸肚的姿态。
⑤臀中肌步态:髋外展肌软弱时不能维持髋的侧向稳定,故患者在支撑期使上体向患侧变,使重力线在髋关节外侧通过,以便依靠内收肌来维持稳定,同时防止对侧髋部下沉并带动对侧下肢提起及摆动。两侧髋外展肌损害时,步行进上体左右摇摆,状如鸭子,又称鸭步。
(6)肌痉挛步态 因肌张力过高引起。如:
①偏瘫步态:常有患足下垂、内翻、下肢外旋或内旋,膝不能放松屈曲,为了避免足部拖地,摆动时常使患肢沿弧线经外侧回旋向前,故又称回旋步。上臂常呈屈曲内收,摆动停止。临床所见的偏瘫步态可有较多的变异。
②剪刀步:又称交叉步,多见于脑瘫或高位截瘫患者。因内收肌痉挛,步行时两髋内收,两膝互相磨擦,步态雀跃不稳。内收肌严重痉挛使两腿交叉难分,步行成为不可能。
(7)其他中枢神经损害
①小脑性共济失调时,步行摇晃不稳,状如醉汉,故称酩酊步态。
②帕金森氏病或其他基底节病变时,步态短而快,有阵发性加速,不能随意立停或转向,手臂摆动缩小或停止,称前冲步态或慌张步态。
(8)奇异步态不能有已知步态解释者应考虑是否为癔病性步态,其特点是动作表现不一贯,有时用更慢更费力的方式完成动作,与肌力检查结果不一致,肌张力检查时可有齿轮样反应(cogwheel response)等。
3.步态检查
作临床步态检查时,应嘱病人以其习惯的姿态及速度来回步行数次,观察其步行时全身姿势是否协调,各时期下肢各关节的姿位及动幅是否正常,速度及步幅是否匀称,上肢摆动是否自然等。其次嘱病人作快速及慢速步行,必要时作随意放松的步行及集中注意力的步行,分别进行观察。并试行立停、拐弯、转身、上下楼梯或坡道、绕过障碍物、穿过门洞、坐下站起、缓慢地踏步或单足站立、闭眼站立等动作。有时令患者闭眼步行,也可使轻度的步态异常表现得更为明显。
用手杖或扣拐步行可掩盖很多异常步态,因此对用拐杖步行者应分别作用拐或杖及不用拐或杖的步态检查。
步态检查常须结合一系列的基本情况检查,如神经系物理检查,各肌群肌力及肌张力检查,关节活动度检查,下肢长度测定以及脊柱与骨盆的形态检查。这些检查对确定异常步态的性质,原因及矫治方法有很大意义。
必要时在步行中作肌电图、电子量角器、多维摄像等检查,以便进行更细致的分析。
4.异常步态的矫治原则
(1)异常步态病因的矫治
①短腿步态患者须用矫形手术或矫形鞋来平衡两下肢的长度。
②关节挛缩畸形时,须通过关节活动度锻炼或矫形手术改善关节活动度,消除畸形。
③因疼痛引起步态异常时,须用理疗、局封、按摩、药物等治疗消除疼痛。因关节不稳或骨关节炎引起疼痛时,须用免荷支架减轻局部负荷。
④肌肉软弱时,可通过肌肉锻炼得到加强。锻炼难以收效时,考虑肌肉重建手术或用支架进行功能替代。
⑤肌肉痉挛时用放松练习,包括肌电反馈练习、按摩、被动牵伸、热敷或冷敷、解痉药物、神经注射或手术切除等方法缓解痉挛。
(2)步态训练步态训练一般对着镜子进行。治疗师从旁指出需要纠正之处,指导纠正,经反复练习以求熟练掌握与巩固。步态训练应设定可以达到的近期目标。可以从步态检查中所用的各种动作中选取病人勉强可以完成但有缺点及困难的动作作为练习动作进行系统练习,达到目的后再改选难度更高的动作作为练习动作。练习时应令病人适当集中注意力,但不宜引起过度紧张,特别在肌痉挛时。练习一般每日进行1~2次,每次1~2小时,包括间歇休息,避免明显疲劳。
步行练习时应采取必要的安全措施,包括采用适当的支架、拐杖、步行器、平行杠等。或给予人工的保护或扶持,防止跌倒,并使病人有必要的安全感。
步态训练中要注意病人的全身适应能力,必要时进行坐、站的耐力练习、上肢及腹背肌肌力练习及心血管系统功能锻炼,即用上肢运动或蹬车等方式进行的耐力运动练习,以适应步态异常时步行能耗的增加。