 丁、
丁、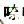 啶酸、吡哌酸、氟哌酸、四环素、氨苄青霉素均有效,TMP与呋喃
啶酸、吡哌酸、氟哌酸、四环素、氨苄青霉素均有效,TMP与呋喃 丁不易产生耐药菌株,而TMP可杀灭阴道内移居生长的细菌,故对易再感染的患者,效果较好。一般采用3~5天的疗程即够。单次剂量治疗,卡那霉素500mg肌注,氨苄青霉素3g口服,SMZ+TMP片(800mg+160mg)亦能取得较好的效果,但不适用于肾盂肾炎及有合并症的病人。
丁不易产生耐药菌株,而TMP可杀灭阴道内移居生长的细菌,故对易再感染的患者,效果较好。一般采用3~5天的疗程即够。单次剂量治疗,卡那霉素500mg肌注,氨苄青霉素3g口服,SMZ+TMP片(800mg+160mg)亦能取得较好的效果,但不适用于肾盂肾炎及有合并症的病人。第46章 泌尿系感染
非特异性尿路感染是肾脏、输尿管、膀胱和尿道等泌尿系统各部位感染的总称,其中以膀胱炎和肾盂肾炎最为常见。膀胱和肾脏感染常同时或先后并存,因为细菌可从膀胱感染灶逆行蔓延至肾脏,肾脏感染灶中的细菌也可沿输尿管蔓延至膀胱。
一般说来,泌尿系统尤其是膀胱是不容易发生炎症的,这是因为正常膀胱对细菌有强大抵抗力,细菌不易通过血液侵入膀胱壁层,尿道内外括约肌也能阻挡细菌从尿道上升至膀胱。在正常膀胱粘膜及排尿功能下,即使细菌进入膀胱腔内,一般也随尿流排出体外,而不易发生感染。造成感染往往有一定的诱发因素,因此这种感染多为继发性的。
膀胱尿原无菌,若收集早晨新鲜清洁的中段尿作细菌培养,菌落超过105/ml,或耻骨上穿刺的尿做尿培养有细菌生长者,均为有意义菌尿。有意义菌尿实际上即指尿路细菌感染。尿内有大量细菌生长而无临床症状者称为无症状细菌尿。尿路感染甚为常见,在感染性病人中其发病率仅次于吸呼道感染,尤其多见于女性,约10%~20%的成年妇女均曾患过尿路感染。
一、病因及发病机制
(一)致病菌 任何致病菌均可引起尿路感染,绝大多数革兰阴性杆菌,如大肠杆菌、副大肠杆菌、变形杆菌、绿脓杆菌、产气杆菌等。急性与无并发症的尿路感染,约85%为大肠杆菌引起。球菌感染较少见,如葡萄球菌及粪链球菌等,主要为凝固酶阴性的白色葡萄球菌或称腐生葡萄球菌,过去认为这类细菌为非致病菌。
由于广谱抗生素的广泛应用,霉菌性尿路感染的发病率日益增加,应引起注意。病毒也可能造成泌尿系感染,如腺病毒在男孩中可引起出血性膀胱炎。淋菌性尿道炎是世界性广为流行的性传染病,目前在我国有蔓延之趋势。由衣原体引起的非淋菌性尿道炎也是性传染病,60年代中期以来在欧美各国不断扩大流行,最近在我国也有发现。
(二)感染途径
1.上行感染 致病菌从尿道口上行,进入膀胱而引起感染,然后再由膀胱经输尿管上行至肾脏而引起肾盂肾炎。这是膀胱和肾脏感染最主要的入侵途径。女性尿道短而直,长约2~4cm,并接近阴道及直肠,易被污染。性交时更易将细菌带入膀胱,故女性尿路感染远比男性常见。健康男性前尿道3~4cm处和女性尿道远端1cm处都有不同数量的细菌寄居。女性尿路感染绝大多数是由粪便菌丛从会阴部上行至尿道的。在一般情况下,尿道前庭处往往有大量粪便菌丛繁殖,尿道前庭的细菌寄居繁殖为尿路感染创造了条件。
2.血源性感染 任何部位的细菌形成的感染病灶所产生的菌血症或败血症,如果细菌毒力强而细菌数量多,加之肾组织有缺陷,则易引起肾盂肾炎。其主要致病菌常为金黄色葡萄球菌。
3.淋巴感染 结肠内细菌可经淋巴管播散到肾脏。盆腔感染时,细菌可经输尿管周围淋巴管播散至膀胱或肾脏。然而通过淋巴途径所致的尿路感染较为少见。
4.邻近组织感染的直接蔓延 这种感染方式非常少见。如阑尾炎脓肿、盆腔感染等偶可直接蔓延到泌尿系统。
(三)感染机制 目前对此尚不十分清楚,有人认为细菌进入膀胱后,大肠杆菌、变形杆菌可借助其菌伞与膀胱粘膜上的受体相结合,粘附于膀胱壁上滋长繁殖,引起膀胱炎,这种细菌粘附现象是引起尿路感染的一个重要环节。膀胱炎后可影响膀胱壁段输尿管及其管口功能,导致膀胱输尿管回流,使感染尿液逆流而上。细菌的内毒素可显著地降低输尿管蠕动,使输尿管内尿液郁滞,压力增高,形成生理性梗阻,这都有助于肾盂肾炎的发生。例如大肠杆菌具有O、H、K三种抗原,具有大量K抗原的大肠杆菌,特别是K1抗原者易引起肾盂肾炎,因K抗原具有抵制细胞吞噬的作用。
(四)易感因素
1.膀胱易感因素
(1)残余尿量:肾脏生成的尿液不断地由输尿管流入膀胱,起到冲洗和稀释的作用,膀胱能够充盈和排空,使膀胱内细菌不能大量滋长繁殖。另外膀胱粘膜有灭菌作用,或通过吞噬细胞,或通过循环抗体,也有人认为膀胱粘膜细胞产生或分泌有机酸和免疫球蛋白A-(IgA),具有杀菌作用。正常膀胱的残余尿量不超过10ml,在排尿后膀胱腔能完全闭合,则膀胱粘膜分泌液中的灭菌物质能直接与细菌接触而灭菌。人的尿液是细菌的良好培养基,因此残余尿量增多使膀胱不能闭合,有利于细菌滋长和繁殖。凡是下泌尿系梗阻性疾患,如尿道狭窄、前列腺肥大、神经性膀胱、结石或肿瘤等均可引起残余尿量增加,这些因素是尿路感染多次再发和不易治愈的主要原因。
(2)特殊的生理状态:女性尿道由于解剖结构的特点,其发病率约为男性的8~10倍,且好发于婴儿、青年及更年期后的妇女,特别患有慢性妇科疾病,如阴道炎、宫颈炎、盆腔炎和附件炎等,可直接蔓延,或经淋巴途径,或分泌物污染尿道,引起尿路感染。妊娠期菌尿发生率高达7%,这可能与妊娠期雌激素及孕酮分泌增多,引起输尿管平滑肌张力降低,蠕动减弱;后期宫体膨大压迫输尿管及膀胱,导致尿流不畅等因素有关。产生由于阴道及子宫创伤、感染、全身抵抗生降低,或产程过长、难产等因素易引起尿路感染。
(3)膀胱插管:男性尿道远端2cm处有细菌寄居者约为98%,5cm处为49%;女性可能更高。因此,导尿或膀胱镜检查时,常把细菌带入膀胱,有可能引起上行性细菌感染。
2.肾脏易感因素
(1)膀胱输尿管反流:是引起肾盂肾炎的重要因素,尤其在婴儿期。在正常情况下,膀胱和输尿管接合处能起活瓣作用,尿液可以顺利地从输尿管进入膀胱,而阻止膀胱尿液尤其在排空时逆流入输尿管或上达肾脏。当此接合处功能缺陷时,则有利于尿路上行性感染。在先天性异常,完全性双输尿管、输尿管开口异常,输尿管囊肿,膀胱炎,神经性膀胱等疾患均容易出现逆行感染。
(2)尿路梗阻:尿流不畅或尿路梗阻是肾盂肾炎的重要诱因。一般认为尿流不畅或停滞有利于细菌生长及在肾内播散。有人认为尿流不畅引起肾内组织压力增加,影响组织的血液循环和代谢变化,易引起细菌感染。如先天性肾发育不全、马蹄肾、多囊肾、肾肿瘤、前列腺肥大、结石等均易诱发肾盂肾炎。
(3)肾脏插管:如逆行造影、肾造瘘、肾穿刺时也易造成肾脏损伤及上行性感染。
3.全身性因素 糖尿病很易并发感染,尤其是尿路感染的发病率很高,主要是循环损害,糖代谢异常,血糖和尿糖浓度增高等因素,使机体抵抗力降低及对细菌的易感性增加。其他一些疾患如高血压,或长期使用肾上腺皮质类固醇等均易引起肾盂肾炎。
二、临床症状
膀胱的炎症根据病因、病理及发病方式等可以分为急性膀胱炎、慢性膀胱炎、尿道综合征、腺性膀胱炎,以及不属于感染的间质性膀胱炎和放射性膀胱炎等。而肾盂肾炎也可分为急性肾盂肾炎和慢性肾盂肾炎。除此之外,肾脏本身的感染还有肾乳头坏死、肾皮质脓肿、肾脓肿、肾周围脓肿等。由于它们的临床类型不同,其临床症状也各不相同。本节只着重讨论急性膀胱炎和急性肾盂肾炎两种。
(一)急性膀胱炎 多见于女性,常由尿道上行性感染所致,偶有从肾盂肾炎蔓延而来。多于性交、劳累或着凉后犯病。主要临床表现是起病急骤,尿频和尿急非常明显,每小时排尿有1或2次,甚至5~6次以上,尿频严重者犹如尿失禁。排尿时尿道有烧灼感,每次排尿量不多,甚至少于10~20ml,即所谓膀胱刺激征。排尿终末可有下腹部疼痛,尿液混浊,有时见到肉眼血尿,临床称之为急性出血性膀胱炎。尿中有大量脓细胞或红细胞,无管型。症状可于数天内消失。全身症状极轻或缺如。男性膀胱炎多继发于前列腺炎及肾的感染,或由前列腺肥大伴有残余尿引起。
尿道综合征是出现在女性的一种综合征,患者有尿频、尿急,但中段尿培养阴性或无显著细菌尿,临床症状难以和膀胱炎鉴别。
由于急性膀胱炎治疗不彻底,可以转变为慢性膀胱炎,症状为长期存在尿频、尿急症状,但不如急性膀胱炎那样严重,尿中有中等量或少量脓细胞和红细胞。这些病人多有急性膀胱炎病史,部分病人伴有结石或其他梗阻因素存在。慢性膀胱炎易并发慢性肾盂肾炎。
(二)急性肾盂肾炎 此病多见于女性,致病菌主要为大肠杆菌,病变可累及一侧或双侧肾脏。病理表现为肾盂、肾盏充血水肿,表面覆有脓液,肾实质感染多集中于一个或多个楔形区,楔形的尖端在髓质,基底在皮质,但不累及肾小球。典型急性肾盂肾炎具备三组临床表现。
1.膀胱刺激症状 肾盂肾炎多伴有膀胱炎,故患者出现尿频、尿急、尿痛等膀胱刺激症状。尿液混浊,偶有血尿。病人还有不同程度的腰痛或腰痠,重者疼痛可向侧腹、会阴及大腿内侧放射。
2.全身症状 包括畏寒、发热,体温在38~40℃之间,全身乏力,食欲减退,偶有恶心、呕吐、腹胀及剧烈腹痛,易误诊为急性胆囊炎或急性阑尾炎。
3.局部体征 肾区或脊肋角处有叩击痛及压痛点。
上行性感染所致的急性肾盂肾炎则膀胱刺激症状可先于全身症状出现;血源性感染者则先有全身感染症状,后有下尿路症状。本病有自限性,症状持续3~5天后逐渐缓解,但菌尿可持续存在。
所谓急性肾乳头坏死是急性肾盂肾炎的严重并发症,坏死可发生在一个乳头或多个乳头,多为双侧病变。临床表现除有血尿、脓尿外,主要具有败血症样严重的全身症状,往往出现败血休克,并出现少尿或尿闭。肾功能迅速损害,发生急性肾功能衰竭。肾区有压痛及腹膜刺激征,有时坏死的肾乳头脱落引起绞痛。本病多见于有尿路梗阻或糖尿病的尿路感染患者,病情凶险,应及时诊断,合理治疗。
慢性肾盂肾炎仅半数急性肾盂肾炎发作史,起病往往隐匿或不典型,不少病人无尿路感染史,尿无细菌生长,亦无尿路梗阻病变。慢性肾盂肾炎的症状可能甚为轻微,仅有轻度腰部不适及膀胱刺激症状。低烧和贫血有时是唯一的表现。其他一些病人则可表现反覆尿路感染、高血压及尿毒症。尿的检查常不恒定,有时有白细胞及白细胞管型,有时则接近正常,类似无症状细菌尿,故应进行细菌计数培养以确定诊断。肾脏的浓缩功能减退,为本病特点之一,有别于慢性肾小球肾炎。X线检查可见一侧或双侧肾脏变小,肾盏扩张变型,皮质萎缩。
三、诊断
急性膀胱炎的诊断,根据病史、体检及尿检而确定。在男性患者应观察尿道口有无脓性分泌物或阴茎头包皮炎。尿检查包括红、白细胞和沉渣涂片染色,必要时作尿培养以确定致病菌的类型。急性膀胱炎忌用膀胱镜检查。
急性肾盂肾炎的诊断也是根据病史、体征及尿的检查,必要时佐以尿路造影术。在急性阶段忌用器械检查,以免感染扩散。
上尿路感染一般以全身症状为主,下尿路感染以膀胱刺激症状为主。上尿路感染与下尿路感染可以同时存在。单纯依靠症状和体征来区分上、下尿路感染尚感不足。因为有显著细菌尿者可毫无症状,肾盂肾炎患者也可无发热、白细胞增高。尿细菌的计数培养,上、下尿路感染的定位检查,肾功能检查及尿路造影等对感染的诊断具有重要意义。
(一)尿的检查 尿液的收集方法不同及存放时间长短对检查结果影响很大。目前主张采用清洁中段尿,必要时可取耻骨上膀胱穿刺尿。每个病人都应做尿常规检查,尿路感染尿常规检查的特点是脓尿或白细胞尿。尿沉渣检查,正常尿液白细胞不超过5个/每高倍视野。若白细胞增多,尿中出现白细胞管型说明肾脏有感染。有脓尿而培养阴性者,首先应考虑结核。单有脓尿尚不能肯定为感染,非感染性疾病亦可引起脓尿。肉眼血尿较少,镜下血尿常见,在一般情况下,尿中白细胞数显然较红细胞为多。
(二)细菌尿的意义 证明尿中有细菌存在是诊断尿路感染最重要的依据。正常尿液是无菌的,尿中出现细菌一般说明泌尿系有感染。但正常人远端尿道有细菌存在,排尿时可将细菌混入尿中,导尿同样也可将细菌带入膀胱,甚至引起感染。因此要特别注意尿液的污染。一般应取中段尿作培养及菌落计数。感染尿液每毫升细菌数在10万以上;污染尿液每毫升细菌数少于1000个。正常存在于尿道远端的细菌为类白喉菌及表皮葡萄球菌,培养出这些细菌多为污染,重复培养仍为阳性方说明有感染。
(三)感染定位 感染部位的确定,对治疗有指导意义。通过对感染定位的研究,发现妇女的尿路感染复发者均为上尿路感染;而再感染者则多为下尿路感染。采用免疫荧光试验检查尿内有无抗体覆盖细菌,可对感染作出定位。其原理是当细菌进入肾脏后,作为抗原,在肾内产生抗体,覆盖细菌。被覆盖的细菌与荧光抗人类球蛋白结合产生免疫荧光反应,膀胱炎患者则无此类细菌产生。采用67镓行肾扫描诊断肾盂肾炎的正确率达86%。
四、治疗
(一)单纯膀胱炎 多为大肠杆菌引起,磺胺、TMP、呋喃 丁、
丁、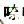 啶酸、吡哌酸、氟哌酸、四环素、氨苄青霉素均有效,TMP与呋喃
啶酸、吡哌酸、氟哌酸、四环素、氨苄青霉素均有效,TMP与呋喃 丁不易产生耐药菌株,而TMP可杀灭阴道内移居生长的细菌,故对易再感染的患者,效果较好。一般采用3~5天的疗程即够。单次剂量治疗,卡那霉素500mg肌注,氨苄青霉素3g口服,SMZ+TMP片(800mg+160mg)亦能取得较好的效果,但不适用于肾盂肾炎及有合并症的病人。
丁不易产生耐药菌株,而TMP可杀灭阴道内移居生长的细菌,故对易再感染的患者,效果较好。一般采用3~5天的疗程即够。单次剂量治疗,卡那霉素500mg肌注,氨苄青霉素3g口服,SMZ+TMP片(800mg+160mg)亦能取得较好的效果,但不适用于肾盂肾炎及有合并症的病人。
(二)急性肾盂肾炎 需住院治疗,10~14日为一疗程,根据尿培养和药物敏感试验选用氨苄青霉素或头孢菌素药物,于用药后第3天行尿培养观察效果。治疗后复发或反应不佳者,应进一步了解尿路有无异常情况,治疗时间应延至2~6周或更长的时间。病情严重可联合应用β-内酰胺类、氨基糖甙类及可抑制细菌外膜中β-内酰胺酶的药物等。有外科适应证者,进行外科治疗。
在处理泌尿系感染时,一般治疗极为重要。在急性感染时期,患者需卧床休息和充分营养。增加饮量,保持体内水分的平衡,排泄足量的尿,以维持正常肾功能及排除尿路内的积脓。若不能口饮,则采用胃肠道外的注入方法,补充体液。护理工作和对症治疗可以减轻症状和痛苦。
(宋宗禄)