第三节 人类免疫缺陷病毒
本病毒为爱滋病人(Aids)的病原体,系引起细胞病变的灵长类逆转录病毒之一,属逆转录病科(Retroviridae)慢病毒亚科(Lentivirinae)。它于1983年 Montaginer 等首先从1例淋巴腺病综合征患者分离到,命名为淋巴腺病综合征相关病毒(Lymphadenopathy Associated Virus,LAS) 。随后1984年美国Gallo等从爱滋病人分离到逆转录病毒,命名为嗜人类T淋巴细胞病毒Ⅲ型(Human T Cell Lymphotropic Virus Type Ⅲ , HTLV-Ⅲ),后来证明这二种病毒是一样的。至1986年国际病毒命名委员统一称为人类免疫缺陷病毒(Human Immunodificidncy Virus ,HIV) 。HIV主要型别为HIV-1和HIV-2,爱滋病大多由HIV-1引起。
一、生物学诊断
(一)形态结构
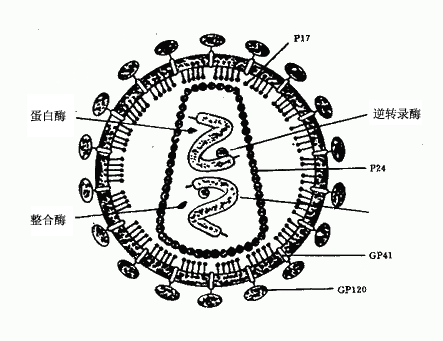
病毒呈球形,直径100~120nm,电镜下可见一致密的圆锥状核心,内含病毒RNA分子和酶(逆转录酶、整合酶、蛋白酶),病毒外层囊膜系双层脂质蛋白膜,其中嵌有gp120和gp41,分别组成刺突和跨膜蛋白。囊膜内面为P17蛋白构成的衣壳,其内有核心蛋白(P24)包裹RNA(图30-1)。
(二)基因结构及编码蛋白的功能
HIV基因组长约9.2~9.7kb,含gag、Pol、env、3个结构基因,及至少6个调控基因(Tat Rev、Nef、Vif、VPU、Vpr)并在基因组的5′端和3′端各含长末端序列(图30-2)。HIV LTR含顺式调控序列,它们控制前病毒基因的表达。已证明在LTR有启动子和增强子并含负调控区。
1.gag基因能编码约500个氨基酸组成的聚合前体蛋白(P55),经蛋白酶水解形成P17,P24核蛋白,使RNA不受外界核酸酶破坏。
2.Pol基因编码聚合酶前体蛋白(P34),经切割形成蛋白酶、整合酶、逆转录酶、核糖核酸酶H,均为病毒增殖所必需。

图30-1 HIV结构示意图
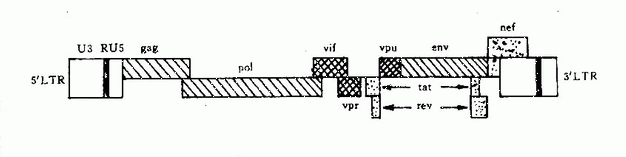
图30-2 HIV基因组结构
3.env基因编码约863个氨基酸的前体蛋白并糖基化成gp160,gp120和gp41。gp120含有中和抗原决定簇,已证明HIV中和抗原表位,在gp120 V3环上,V3环区是囊膜蛋白的重要功能区,在病毒与细胞融合中起重要作用。gp120与跨膜蛋白gp41以非共价键相连。gp41与靶细胞融合,促使病毒进入细胞内。实验表明gp41亦有较强抗原性,能诱导产生抗体反应。
4.TaT 基因编码蛋白(P14)可与LTR结合,以增加病毒所有基因转录率,也能在转录后促进病毒mRNA的翻译。
5.Rev基因产物是一种顺式激活因子,能对env和gag中顺式作用抑制序(Cis-Acting repression sequance,Crs) 去抑制作用,增强gag和env基因的表达,以合成相应的病毒结构蛋白。
6.Nef基因编码蛋白P27对HIV基因的表达有负调控作用,以推迟病毒复制。该蛋白作用于HIv cDNA的LTR,抑制整合的病毒转录。可能是HIV在体内维持持续感集体所必需。
7.Vif基因对HIV并非必不可少,但可能影响游离HIV感染性、病毒体的产生和体内传播。
8.VPU基因为HIV-1所特有,对HIV的有效复制及病毒体的装配与成熟不可少。
9.Vpr基因编码蛋白是一种弱的转录激活物,在体内繁殖周期中起一定作用。
HIV-2基因结构与HIV-1有差别:它不含VPU基因,但有一功能不明VPX基因。核酸杂交法检查HIV-1与HIV-2的核苷酸序列,仅40%相同。env基因表达产物激发机体产生的抗体无交叉反应。
(三)培养特性
将病人自身外周或骨髓中淋巴细胞经PHA刺激48~72小时作体外培养(培养液中加IL2)1~2周后,病毒增殖可释放至细胞外,并使细胞融合成多核巨细胞,最后细胞破溃死亡。亦可用传代淋巴细胞系如HT-H9、Molt-4细胞作分离及传代。
HIV动物感染范围窄,仅黑猩猩和长劈猿,一般多用黑猩猩做实验。用感染HIV细胞或无细胞的HIV滤液感染黑猩猩,或将感染HIV黑猩猩血液输给正常黑猩猩都感染成功,边续8个月在血液和淋巴液中可持续分离到HIV,在3~5周后查出HIV特异性抗体,并继续维持一定水平。但无论黑猩猩或长臂猿感染后都不发生疾病。
(四)抵抗力
HIV对热敏感。56℃30min灭活,但在室温保存7天,仍保持活性。不加稳定剂病毒-70℃冰冻失去活性,而35%山梨醇或50%胎牛血清中-70℃冰冻3个月仍保持活性。对消毒剂和去污剂亦敏感,0.2%次氯酸钠0.1%漂白粉,70%乙醇,35%异丙醇、50%乙醚、0.3%H2O20.5%来苏尔处理5′能灭活病毒,1%NP-40和0.5%triton-X-100能灭活病毒而保留抗原性。外紫外线、γ射线有较强抵抗力。
二、病毒性与免疫性
(一)传染源和传播途径
HIV感染者是传染源,曾从血液、精液、阴道分泌液、眼泪、乳汁等分离得HIV。传播途径有:
1.性传播:通过男性同性恋之间及异性间的性接触感染。
2.血液传播:通过输血、血液制品或没有消毒好的注射器传播,静脉嗜毒者共用不经消毒的注射器和针头造成严重感染,据我国云南边镜静脉嗜毒者感染率达60%。
3.母婴传播:包括经胎盘、产道和哺乳方式传播。
(二)致病机制
HIV选择性地侵犯带有CD4分子的,主要有T4淋巴细胞、单核巨噬细胞、树突状细胞等。细胞表面CD4分子是HIV受体,通过HIV囊膜蛋白gp120与细胞膜上CD4结合后由gp41介导使毒穿入易感细胞内,造成细胞破坏。其机制尚未完全清楚,可能通过以下方式起作用:
1.由于HIV包膜蛋白插入细胞或病毒出芽释放导致细胞膜通透性增加,产生渗透性溶解。
2.受染细胞内CD-gp120复合物与细胞器(如高尔基氏体等)的膜融合,使之溶解,导致感染细胞迅速死亡。
3.HIV感染时未整合的DNA积累,或对细胞蛋白的抑制,导致HIV杀伤细胞作用。
4.HIV感染细胞表达的gp120能与未感染细胞膜上的CD4结合,在gp41作用下融合形成多核巨细胞而溶解死亡。
5.HIV感染细胞膜病毒抗原与特异性抗体结合,通过激活补体或介导ADCC效应将细胞裂解。
6.HIV诱导自身免疫,如gp41与T4细胞膜上MHCⅡ类分子有一同源区,由抗gp41抗体可与这类淋巴细胞起交叉反应,导致细胞破坏。
7.细胞程序化死亡(programmed cell death ):在爱滋病发病时可激活细胞凋亡 (Apoptosis) 。如HIV的gp120与CD4受体结合;直接激活受感染的细胞凋亡。甚至感染HIV的T细胞表达的囊膜抗原也可启动正常T细胞,通过细胞表面CD4分子交联间接地引起凋亡CD+4细胞的大量破坏,结果造成以T4细胞缺损为中心的严重免疫缺陷,患者主要表现:外周淋巴细胞减少,T4/T8比例配置,对植物血凝素和某些抗原的反应消失,迟发型变态反应下降,NK细胞、巨噬细胞活性减弱,IL2、γ干扰素等细胞因子合成减少。病程早期由于B细胞处于多克隆活化状态,患者血清中lg水平往往增高,随着疾病的进展,B细胞对各种抗原产生抗体的功能也直接和间接地受到影响。
爱滋病人由于免疫功能严重缺损,常合并严重的机会感染,常见的有细胞(鸟分枝杆菌)、原虫(卡氏肺囊虫、弓形体)、真菌(白色念珠菌、新型隐球菌)、病毒(巨细胞病毒、单纯疱疹病毒,乙型肝炎病毒),最后导致无法控制而死亡,另一些病例可发生Kaposis肉瘤或恶性淋巴瘤。此外,感染单核巨噬细胞中HIV呈低度增殖,不引起病变,但损害其免疫功能,可将病毒传播全身,引起间质肺炎和亚急性脑炎。
HIV感染人体后,往往经历很长潜伏期(3~5年或更长至8年)才发病,表明HIV在感染机体中,以潜伏或低水平的慢性感染方式持续存在。当HIV潜伏细胞受到某些因素刺激,使潜伏的HIV激活大量增殖而致病,多数患者于1-3年内为死亡。
(三)免疫性
HIV感染后可刺激机体生产囊膜蛋白(Gp120,Gp41)抗体和核心蛋白(P24)抗体。在HIV携带者、爱滋病病人血清中测出低水平的抗病毒中和抗体,其中爱滋病病人水平最低,健康同性恋者最高,说明该抗体在体内有保护作用。但抗体不能与单核巨噬细胞内存留的病毒接触,且HIV囊膜蛋白易发生抗原性变异,原有抗体失去作用,使中和抗体不能发的应有的作用。在潜伏感染阶段,HIV前病毒整合入宿主细胞基因组中,不被免疫系统识别,逃避免疫清除。这些都与HIV引起持续感染有关。
三、微生物学诊断
检测HIV感染者体液中病毒抗原和抗体的方法,操作方便,易于普及应用,其中抗体检测尤普通。但HIv P24抗原和病毒基因的测定,在HIV感染检测中的地位和重要性也日益受到重视。
(一)抗体检测
主要有酶联免疫吸附试验(ELISA)和免疫荧光试验(IFA)。ELISA用去污剂裂解HIV或感染细胞液提取物作抗原,IFA用感染细胞涂片作抗原进行抗体检测,如果发现阳性标本应重复一次。为防止假阳性,可做Western blot (WB,蛋白印迹法)进一步确证。
WB法是用聚丙烯酰胺凝胶电泳将HIV蛋白进行分离,再经传移电泳将不同蛋白条带转移于硝酸纤维膜上,加入病人血清孵育后,用抗人球蛋白酶标抗体染色,就能测出针对不同结构蛋白抗体,如抗gp120、gp41、P24抗体,特异性较高。
(二)抗原检测
用ELISA检测P24抗原,在HIV感染早期尚未出现抗体时,血中就有该抗原存在.由于P24量太少,阳性率通常较低。现有用解离免疫复合物法或浓缩P24抗原,来提高敏感性。
(三)核酸检测
用PCR法检测HIV基因,具有快速、高效、敏感和特异等优点,目前该法已被应用于HIV感染早期诊断及艾滋病的研究中。
(四)病毒分离
常用方法为共培养法,即用正常人外周血液分离单个核细胞,加PHA刺激并培养后,加入病人单个核细胞诊断及艾滋病的研究中。
四、防治原则
自1981年发现爱滋病,随后在世界各地迅速蔓延,据WHO报告,至1995年1月1日全球累积的HIV感染得为2590万例,爱滋病人850万例,死亡病人700万例,其中非洲流行最严重,居首位,其次是东南亚地区。我国于1984年使用美国Ameur公司Ⅷ因子,首次传入,逐年增加,从1985年至1995年底累HIV感染者3341例,其中117例为爱滋病人,地理分布去最高,占80%左右,以嗜毒者为主。
由于爱滋病惊人的蔓延速度和高度的致死率,已引起WHO和许多国家的重视,普遍采用了一系列综合措施,主要包括:
(一)广泛地开展宣传教育,普及防治知识,认识本病传染源、传播方式及悲惨结局。
(二)建立HIV感染和爱滋病的监测系统,掌握流行动态。对高危人群实行监测,严格管理爱滋病人及HIV感染者。
(三)对供血者进行HIV抗体检测,确保输血和血液制品安全。
(四)加强国境检疫,防止本病传入。
特异预防,迄今尚缺理想疫苗。减毒活疫苗和灭活全病毒疫苗,由于难以保证疫苗安全,不宜人体应用。目前选择基因工程方法研制疫苗,如克隆囊膜蛋白基因、核心蛋白基因,在细胞和动物细胞中表达多肽作亚单位疫苗,或囊膜基因插入病毒或腺病毒中制备重组疫苗。最大问题是囊膜蛋白高度易变性,不同毒株HIVgp120有明显差别,使疫苗的使用受到了限制。现已证明包膜蛋白gp120的肽键中有一些区段的氨基酸序列比较保守恒定,用该保守恒定片段制备,将能解决问题。
目前用于治疗爱滋病的药物有叠氮脱氧胸苷(AZT)、苏拦明(Suramin)、双脱氧胞苷(ddc)、双脱氧面苷(ddl )等。AZT能干扰病毒DNA合成,从而抑制HIV在体内增殖,缓解症状,延长病人生存期。苏拉明对HIV的逆转录酶活性有抑制作用。ddc是最有效的HIV抑制剂,能明显减少HIV的复制和改善病人免疫功能。ddl抗病毒的范围比AZT和ddc 窄一些,但毒性较低,半衰期较长。
此外,发现许多抑制蛋白酶、阻止HIV与靶细胞结合或融合的药物,能分别作用于细胞感染的不同阶段,以达到抗HIV的效果,均尚处于研究阶段。
中草药中发现括蒌蛋白、贝母苷、甘草甜素、及地丁、空心苋、紫草等抽提物有抑HIV的作用。中药方制治疗爱滋病人也能缓解症状,都在研究和总结中。
姜绍谆