第五节 预防、急救和治疗
一、防治的基本原则和措施
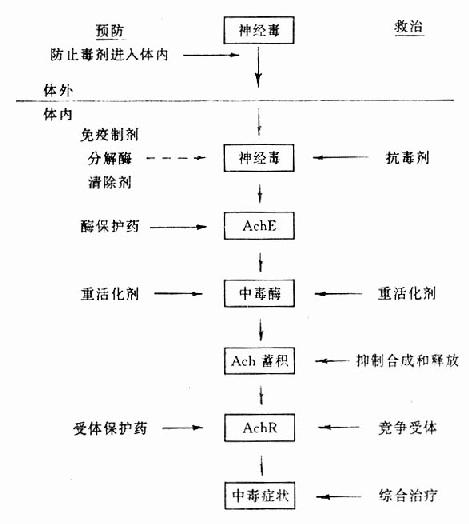
根据神经性毒剂中毒原理和中毒过程各个环节采取多种相应措施可防止中毒的发生与发展。综合这些措施,可归纳为下列基本原则:①防止毒剂进入机体;②保护AchE和AchR;③防止继续中毒;④重活化中毒酶;⑤竞争胆碱能受体;⑥维持呼吸循环功能,控制惊厥等综合措施(图12-6)。

图12-6 神经性毒剂中毒防治原理
注:虚线箭头表示未实际应用
二、预防
(一)器材防护
当发现敌人化学袭击或接到毒剂警报信号或命令时立即穿戴个人防护器材或进入集体工事。抢救或处置伤员时,抢救人员要做好防护,以防间接染毒。
(二)服用预防药
预防药可延缓中毒,减轻中毒程度,给急救以必要时间,增强救治效果。特别对梭曼中毒,服用预防药可以提高救治效价,减少死亡。服用预防药不能完全代替使用防护器材,但在来不及戴好防毒面具情况下,可以起到辅助预防作用。因为敌人常采取突然袭击方式,在很短时间(0.5~1min)内即可在目标区造成致死浓度,此时部分人员可因吸入一、两口毒剂以致中毒死亡。
英、美装备的预防药有溴化吡啶斯的明预防片(30mg),每8小时可口服一片,使20%~40%红细胞胆碱酯酶氨基甲酰化而不出现毒性反应,用于预防梭曼,中毒后再及时应用阿托品和肟类重活化剂,可将梭曼的防护数提高到5以上,因而大大提高了对梭曼的救治效果。不过,动物实验表明对中毒酶老化慢的VX或沙林,吡啶斯的明的预防应用反而降低阿托品和氯磷定的救治效果。吡啶斯的明不能穿透血脑屏障,故不会对中枢造成精神障碍而影响人的行为。同理,吡啶斯的明对神经性毒剂引起的中枢毒性无预防作用。吡啶斯的明不能在神经性毒剂中毒后使用。否则会加重病情。过量服用也会出现类似神经性毒剂的中毒症状。
目前许多国家都在研制预防药复方,其主要成分为酶保护药、酶重活化剂和抗胆碱能药物。
1.酶保护药:青扁豆碱、吡啶斯的明、新斯的明等氨基甲酸酯类化合物均为可逆性胆碱酯酶抑制剂。此类药物与AchE呈可逆性结合,与神经性毒剂又系共同竞争酶活性中心。当体内一部分AchE结合形成氨基甲酰酶后,酶即使“保护”起来。氨基甲酰酶半活性恢复期为数分钟,当毒剂在体内经代谢失去毒性后,氨基甲酰酶自发水解脱去氨基甲酰基,酶即恢复为活性状态。
2.重活化剂:氯磷定、甲磺磷定、双复磷和双磷定是临床上常用的肟类酶重活化剂,分子结构中含有效基团吡啶和醛肟基,故均属吡啶醛肟类化合物(图12-7)。
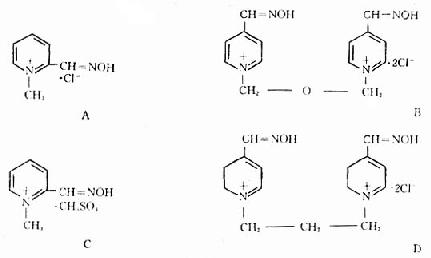
图12-7 几种酶重活化剂分子结构
A 氯磷定(2-PAM・Cl) B 双复磷(LüH-6) c 甲磺磷定(P2S) D 双磷定(TMB-4)
肟类重活化剂的作用有:①复活膦酰酶;②对抗神经肌肉接头阻断;③微弱的解胆碱能作用。除构成预防药复方用作预防外,肟类重活化剂多用于抗毒治疗。
氯磷定含一个肟基,较含二个肟基的双磷定和双复磷作用弱。使用相同剂量时,双季铵肟类药物的重活化作用较单季铵肟类药物强。上述药物均系季铵盐,不易透过血脑屏障,对脑内中毒酶无重活化作用,对抗中枢症状效果很差,对梭曼中毒酶无重活化作用。
70年代后,发现新的双吡啶单肟类重活化剂,其中重要的有酰胺磷定(HI-6)、环已磷定(HGG-42)和对环已磷定(BDB-27)。这类新重活化剂对外周未老化的梭曼、沙林和VX中毒酶有一定的重活化作用,但对塔崩中毒酶作用较差。另一合成药HLö-7对GA、GB、GD和VX均有明显的治疗作用,其重活化作用优于HI-6,因而被认为是广谱重活化剂。它们的分子结构见图12-8。
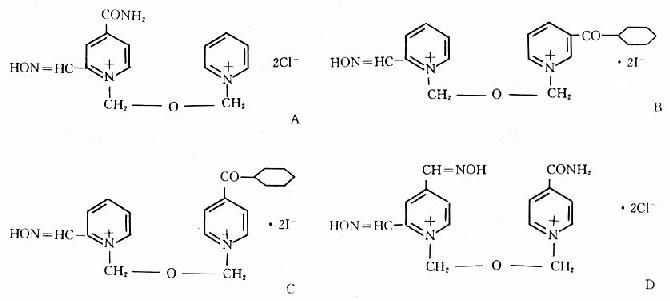
图12-8 几种新型酶重活化剂
A HI-6 B HGG-42 C BDB-27 D HLö-7
近年来几类新型酶重活化剂―叔胺型酶重活化剂在我国得到应用和发展,此类药物对VX沙林抑制的AchE,具有高效重活化作用。有的对4种神经性毒剂均有很强的抗毒效能。
3.抗胆碱能药物:抗胆碱能药物种类较多,它能保护胆碱能受体,即与受体结合对抗Ach对受体的作用;在神经性毒剂中毒Ach大量蓄积时,能有效地与Ach竞争受体。既可用于预防、也可用于治疗。常用的有阿托品、东莨菪碱和苯那辛。
阿托品是周围作用较强的解胆碱能药,能有效地对抗所有毒蕈碱样症状和呼吸中枢抑制。但对烟碱样作用无效,抗惊厥效果差。
苯那辛是中枢解胆碱能药,中枢作用比阿托品强而全面,能有效地对抗呼吸中枢麻痹、控制惊厥。对抗外周毒蕈碱样作用较弱。
东莨菪碱的中枢和外周作用均比阿托品强,故可单独应用。
三、急救
(一)消毒
服装、轻武器被液态神经性毒剂污染时,戴上防毒面具后立即用制式个人消毒手套或其它消毒剂消除染毒部位;眼被毒剂污染时,在染毒区内尽可能屏气,迅速用水壶水洗眼,然后戴上防毒面具;伤口染毒时用水冲洗,并在肢体伤口端上扎上血带。
(二)自救
敌方施放毒剂后,出现视力模糊、胸闷、气短、流涕、肌颤或恶心、多汗等症状时,立即肌肉注射神经性毒剂急救针1支。
(三)互救
对不能自救的个人给以互救,包括医务人员和非医务人员对中毒者及时采取恢复或维持生命功能的应急措施:
1.尽快注射神经性毒剂急救针:当出现神经性毒剂中毒症状时,立即肌肉注射急救针1支,严重中毒时2~3支。后送途中如症状复发,可重复注射1~2次,每次1支,间隔1~2小时,使中毒者出现“阿托品化”指征(口干、皮肤干燥、心率90~100次/分)。无急救针时,应酌情注射阿托品2~5mg。
2.防止继续中毒:①戴防毒面具或更换失效的面具,必要时仍需进行皮肤防护;②消毒(同三(一));③误服染毒水和食物时,立即刺激舌根反复引起呕吐。有条件时,用净水或2%碳酸氢钠溶液洗胃;④失去战斗力者尽快撤离染毒区。
3.维持呼吸功能:当中毒者出现呼吸明显抑制或停止时,立即进行正压人工呼吸。在染毒区内用带有滤毒罐的风箱或复苏器进行人工呼吸。离开染毒区后或在未污染的大气中,无人工呼吸器时,在对中毒者面部消毒后用口对或口对鼻进行人工呼吸。在染毒区如无带滤毒罐的人工呼吸器,在戴防毒面具条件下试用压胸举臂法或压背举臂法进行人工呼吸。
四、治疗
(一)全身洗消
脱去染毒的服装和鞋袜,必要时对染毒部位进行补充消毒。洗澡、换衣。
(二)维持呼吸循环功能
1.及时消除呼吸道分泌物,保持呼吸道通畅。呼吸不畅或分泌物较多时,应取适当体位顺位引流或将分泌物吸出,同时将后坠的舌头拉出。
2.呼吸困难、紫绀时给病人吸氧。
3.呼吸衰竭或停止时立即施行正压人工呼吸。如病人状况和条件允许,可行气管插管或气管切开术。
4.心跳停止时立即胸外按压,并按常规心肺脑复苏处理。
(三)抗毒治疗
根据中毒者的病情给予抗胆碱药和胆碱酯酶重活化剂。或采用上两类药物组成的复方。
1.抗胆碱药的应用:中毒者经急救后仍有毒蕈碱样症状时,应继续给阿托品等抗胆碱药,直至出现轻度“阿托品化”指征。病情较重者适当重复用药,维持轻度“阿托品化”24~48小时。但应防止药物过量出现毒副作用或阿托品中毒。阿托品的用法见表12-7。
表12-7 神经性毒剂抗毒药物―阿托品的用法
| 中毒程度 | 首次给药剂量(mg) | 重复给药剂量(mg) | 给药间隔时间(min) |
| 轻度 | 1.0~2.0 | 0.5~1.0 | >45 |
| 中度 | 2.0~5.0 | 1.0~3.0 | >30 |
| 重度 | 5.0~10.0 | 3.0~5.0 | >15 |
神经性毒剂中毒后以瞳孔扩大来判断“阿托吕化”是不可靠的,瞳孔扩大和临床改善之间不一定有相互关系。特别是蒸气态染毒,给予大剂量阿托品甚至出现药物中毒,也不一不定出现明显的瞳孔扩大。
炎热天气或气温较高时,应防止重复应用过多抗胆碱药而导致中暑。
对于缺氧明显、有紫绀症状的病人,阿托品可诱发心室纤颤。因此,在使用阿托品时要积极纠正缺氧。
阿托品过量中毒有狂躁、不安、幻觉、谵妄、昏迷、抽搐时可肌注氯丙嗪10~20mg或安定10mg。
2.胆碱酯酶重活化剂的应用:中毒者经急救后仍出现肌颤、呼吸肌麻痹等烟碱样症状和全血胆碱酯酶活性在正常值的50%以下时(梭曼中毒例外),应根据病情继续给予足量的重活化剂。双复磷的用量约为氯磷定的1/2或1/3,用法与氯磷定相同表(12-8)。如中毒者仍有毒蕈碱样症状,应同时伍用抗胆碱药或肌注神经性毒剂急救针(或复方)1~2支。
表12-8 神经性毒剂抗毒药物―氯磷定的用法
中毒程度 |
首次给药剂量(g) |
重复给药剂量(g) |
给药间隔时间(min) |
轻度 |
0.5~1.0 |
- |
- |
中度 |
1.0~1.5 |
0.5~1.0 |
60~120 |
重度 |
1.5~2.0 |
1.0~1.5 |
30~120 |
中毒48小时后,用重活化剂无明显疗效时,应停止使用重活化剂。
3.抗毒药物的应用原则:
(1)尽早首次足量给药:神经性毒剂中毒,病势凶险、发展快、中毒酶有“老化”过程;梭曼中毒酶极易老化,因此给药愈早效果愈好。其次,各种药物的血药浓度只有在短期内达到有效浓度时才有较好疗效,故必须同时首次足量给药。为此,不宜静脉滴注,否则药物不易达到有效血药浓度,影响疗效。
(2)联合用药:中毒早期抗胆碱药和重活化剂同时伍用可发挥协同作用,提高疗效。两药合用时,应适当减少用量,以防过量中毒。
(3)重复用药:首次用药后,在一定时期内必须根据病情适当补充,以维持药物有效浓度。中毒愈重,阿托品作用持续时间愈短,重复给药时间间隔应相应缩短。经口或经皮肤吸收中毒者,病程较长,易出现反复,需要重复多次给药。但要注意,表12-7和表12-8所提供给药剂量和间隔时间,不宜机械执行,以免疗效不佳或药物过量带来不良后果。
(4)中毒者全血胆碱酯酶活性稳定在正常值50%~60%以上可停药观察。梭曼中毒,因中毒酶易老化,其酶活性仍可处于较低值。
(四)综合治疗
1.保持病人安静和控制惊厥:病人经抗毒治疗后仍有焦虑、烦躁或惊厥时,肌肉注射安定10~20mg。
2.眼的治疗:眼局部染病引起的症状如严重缩瞳、眼痛和头痛,局部用1%阿托品眼药水或2%后马托品眼膏治疗。
3.维持水、电解质和酸碱平衡:严重中毒有脱水现象者应静脉补液。但输液不宜过快过多,以免引发肺水肿或脑水肿。有酸中毒时要及时纠正,有电解质丢失时应及时补充。
4.防治感染:严重中毒者应给予抗生素。肺部感染时,可按内科肺炎治疗常规选用适当抗生素进行治疗。
5.加强护理:重度和中度中毒者应卧床休息、安静保温、密切观察病情和全血AchE活性的改变。对重度中毒或酶活性低于正常值50%者,应特别注意呼吸、心率、血压和酶活性的变化,延长治疗及观察时间,防止病情突变。
五、预后
神经性毒剂中毒的预后取决于中毒者吸收毒物剂量的多少以及采取急救治疗措施的及时和有效与否。中毒者由于未能及时采取有效救治措施,导致中毒酶老化或严重中毒者,应密切观察病情,防止呼吸骤停。
中毒者治愈后数周后,再次染毒时敏感性将增高,故中毒后2~3个月不宜接触有机磷毒物。有机磷毒剂中毒不产生耐受性。