
第十五章 内分泌系统疾病
内分泌系统包括各内分泌腺体及弥散分布的神经内分泌细胞(即APUD细胞)。激素的合成与分泌一方面受神经系统的调控,同时也受下丘脑-垂体-靶器官之间的调节机制所控制。下丘脑的神经内分泌细胞分泌多种肽类激素,控制垂体许多激素的合成与分泌,垂体的激素又控制着靶器官激素的合成与分泌;反过来,靶器官所分泌的激素在血中的水平又对垂体及下丘脑相关激素的合成及分泌起反馈调节作用。通过上述调节,保持着各种激素的水平相对恒定。
各内分泌器官的肿瘤、炎症、血液循环障碍、遗传疾病及其他病变均能引起该器官激素分泌的增多或不足。但由于有上述调节机制,机体的激素水平仍然可以保持在正常范围内,只有超过了机体的调节能力,或者调节机制异常,机体内的激素水平才会失去平衡,临床表现为相应器官功能亢进或低下。可见内分泌系统疾病实际上包括内分泌器官的病变和由此引起的相应靶器官腺体的增生肥大或萎缩。例如垂体破坏性病变引起ACTH及TSH分泌不足,可导致肾上腺皮质及甲状腺腺体的萎缩及功能低下;垂体腺瘤时某种激素常分泌增多,引起靶器官腺细胞的肥大增生和激素分泌增多,后者又可反馈性抑制腺瘤外垂体正常部份某种激素的合成、分泌,并出现该腺细胞的萎缩;如果靶器官遭到破坏致功能低下,血中该激素水平下降,通过反馈机制使垂体相关激素分泌增多,进而使靶器官未受累的腺体肥大增生。
第一节 下丘脑和垂体疾病
下丘脑和垂体在解剖与功能上有密切关系。下丘脑与神经垂体实际为一个解剖、功能单位。下丘脑的视上核和室旁核神经细胞的轴突,经漏斗进入神经垂体的神经部(即垂体后叶),该神经细胞合成加压素(即抗利尿激素antidiuretic hormone,ADH)及催产素(oxytocin,OT),其分泌颗粒沿轴突运送到神经部,然后释放。下丘脑结节漏斗核等处的神经细胞,合成多种释放激素及抑制激素,其分泌颗粒在漏斗处释放入血,调节腺垂体功能。腺垂体包括远侧部(即垂体前叶)、中间部及结节部。垂体前叶在HE染色切片中可见三种细胞:嗜酸性细胞、嗜碱性细胞及嫌色细胞。电镜下,在细胞的胞浆中均可见有或多或少,不同大小的分泌颗粒,用免疫细胞化学方法可将前叶的细胞进一步分为:①促生长素细胞,分泌生长素(GH);②催乳素细胞,分泌催乳素(PRL)。以上两种细胞多嗜酸性;③促甲状腺素细胞,分泌促甲状腺素(TSH);④促性激素细胞,分泌促卵泡素(FSH)及促黄体素(LH);⑤促肾上腺皮质激素细胞,分泌促肾上腺皮质激素(ACTH)及促脂解激素(LPH)。第3、4、5种细胞多嗜碱性。大约有一半的嫌色细胞有稀少的分泌颗粒,另一半不见分泌颗粒,无内分泌功能。中间部及结节部也有一些含分泌颗粒的细胞,其功能尚不太清楚。
一、下丘脑及垂体后叶疾病
下丘脑-垂体后叶轴任何部位发生功能性或器质性病变时,不论其病因及病变性质如何,都会引起植物神经功能紊乱及内分泌功能异常,致使一种或数种激素的分泌过多或减少,临床上表现为各种综合征,例如尿崩症、性早熟症、肥胖性生殖无能综合征等。
(一)尿崩症
尿崩症(diabetes insipidus)由于ADH缺乏,使肾远曲小管对水分再吸收功能显著降低,因而表现为多尿(一昼夜可排尿5~20L)、尿比重显著低下(多在1.001~1.005)及由于大量水分丧失而出现的烦渴和多饮。其病因多为下丘脑-垂体后叶轴的肿瘤、外伤及感染引起的脑炎或脑膜炎;少数病因不明,找不出器质性病变。另外还有一种肾性尿崩症,是肾小管对ADH缺乏反应能力所致。
(二)性早熟症
性早熟症(precocious puberty)表现为女孩6~8岁、男孩8~10岁前出现性发育,病因为脑肿瘤、脑积水或遗传异常,使下丘脑过早分泌促性腺激素释放激素。
(三)肥胖性生殖无能综合征
肥胖性生殖无能综合征(dystrophia adiposogenitalis)表现为生殖器官、生殖腺体发育不全,无生殖能力,第二性征差,明显肥胖,常并发智能及精神上的缺陷。病因多为颅咽管瘤、垂体嫌色细胞瘤、神经胶质瘤及脑膜炎等引起的丘脑破坏,进而引起促性腺激素分泌障碍及肥胖。
二、垂体前叶功能亢进
垂体前叶病变引起的功能亢进绝大多数见于前叶良性肿瘤即腺瘤。该腺瘤一般过多地分泌某一种激素,出现该激素功能亢进症状,偶尔同时分泌二种激素,如GH及PRL。肿瘤周围的正常细胞因受压而萎缩,分泌激素减少,临床表现为功能低下。
(一)垂体性巨人症及肢端肥大症
垂体生长激素细胞腺瘤分泌过多的生长激素,使生长激素介质增多,促进DNA、RNA及蛋白的合成,在青春期以前即骨骺未闭合时,引起垂体性巨人症(pituitary gigantism);在青春期后骨骺已闭合时,则引起肢端肥大症(acromegaly)。垂体性巨人症表现为骨骼、肌肉、内脏器官及其他组织的过度生长,致使身材异常高大,内脏器官也按比例增大,但生殖器官如睾丸、卵巢等发育不全,女性病人常无月经,有的并发糖尿病。肢端肥大症发病呈隐匿性,就诊时病程常已有数年至10年之久,表现为头颅骨增厚,下颌骨、眶上嵴及颧骨弓增大突出,鼻、唇、舌由于软组织增生而增厚变大,皮肤粗糙增厚,呈现特有面容;四肢肢端骨、软骨及软组织增生使手足宽而粗厚,手指及足趾粗钝,内脏器官亦肥大。约有半数患者伴有其他内分泌功能障碍,如高胰岛素血症、糖耐量减低、或性功能减退。
(二)催乳素过高血症
催乳素过高血症(hyperprolactinemia)一部份是由于垂体催乳激素细胞瘤所致,另一部份是下丘脑的病变或雌激素、多巴胺能阻断剂等药物所引起,临床表现为溢乳-闭经综合征(galactorrhea-amenorrhea syndrome),女性患者有闭经、不育及溢乳,男性患者有性功能降低,少数亦可溢乳。
(三)垂体性Cushing综合征
垂体性Cushing综合征主要由ACTH细胞腺瘤所引起,少数由于下丘脑异常分泌过多的皮质激素释放因子(corticotropine releasing factor,CRF)所致。由于ACTH分泌过多,使两侧肾上腺皮质增生,分泌过多的糖皮质激素,详见第四节。
三、垂体前叶功能低下
垂体前叶功能低下多由于腺垂体严重破坏所致,少数由于下丘脑遭肿瘤破坏,使各种释放激素的分泌减少所引起。垂体前叶功能低下多数表现为全部激素的分泌低下,少数只表现为某一种激素的分泌低下。相对常见的综合征有:
(一)Sheehan综合征
Sheehan综合征是分娩后垂体坏死,使垂体前叶激素全部分泌减少的一种临床表现。多由于分娩时大出血或休克引起。妊娠期垂体增生肥大,压迫自身的血管,血流供应相对不足,因此对任何原因引起的局部血液灌注降低十分敏感,易发生梗死(图15-1)。当坏死面积超过垂体前叶的60%,可出现轻度功能障碍,超过90%时出现功能衰竭。典型病例在分娩后2~3周出现乳腺急骤退缩,乳汁分泌停止,以后出现生殖器官萎缩、闭经,再过一段时间出现甲状腺功能低下及肾上腺皮质功能低下,皮肤色素脱失,阴毛、腋毛、眉毛脱落,进而表现为全身萎缩与老化。

图15-1 Sheenan综合征之垂体
图示垂体前叶坏死 ×96
(二)Simond综合征
Simond综合征也是垂体前叶全部激素分泌障碍的一种综合征,呈慢性经过,病程可达30~40年,以出现恶病质和过早衰老为特征。各种激素分泌低下出现的早晚不同,大体按以下顺序出现:GH、FSH/LH、TSH、ACTH、PRL。Simond综合征的病因多为无功能性垂体腺瘤,此外也可以是炎症、循环障碍等引起垂体大面积坏死所致。其他内分泌器官在形态上将先后出现腺体萎缩、间质纤维组织增生及淋巴细胞浸润。
(三)垂体性侏儒症
垂体性侏儒症(pituitary drawfism)是在青春前期的儿童垂体前叶发育障碍或各种病因破坏垂体,引起GH分泌低下所致。表现为骨骼发育障碍,身材矮小,身体各部比例保持儿童期状态。皮肤及颜面出现老人状皱纹,智力发育正常。常伴有一定程度的性腺、甲状腺及肾上腺发育障碍。
四、垂体肿瘤
(一)垂体腺瘤
垂体腺瘤是垂体前叶腺细胞形成的良性肿瘤,占颅内肿瘤10%~15%,临床有特殊表现:①功能性垂体腺瘤分泌过多的某种激素,表现为有关功能亢进,但晚期可由于肿瘤过大压迫血管,引起大面积坏死而转为功能低下;②压迫正常垂体组织使其激素分泌障碍,表现为功能低下;③当直径超过1cm时,将使蝶鞍扩大,直径超过2cm时常向鞍上、蝶窦伸展,压迫视交叉及视神经,引起同侧偏盲或其他视野缺失及其他神经系统症状。
垂体腺瘤生长缓慢,发现时大小不一、小者直径仅数毫米,大者可达10cm,由于CT及核磁共振等影像诊断技术的应用,一般都能早期诊断治疗,巨大腺瘤已十分罕见。肿瘤多数有包膜,少数微小腺瘤可无包膜,不易与局灶性增生区别。肿瘤一般柔软,灰白或微红,有时可见灶状缺血性坏死或出血。镜下瘤细胞呈圆形、多角形,可大可小,在同一肿瘤内大小比较均匀。细胞排列成团状、条索状、片状或乳头状,仅有少量间质及毛细血管将其分隔,少数呈弥漫散在排列。根据瘤细胞染色不同,过去分为以下3种:①嫌色性细胞腺瘤(chromophobe adenoma),约占垂体腺瘤的2/3(图15-2);②嗜酸性细胞腺瘤(acidophile adenoma),约占1/3;③其余为嗜酸性细胞腺瘤(basophile adenoma)。但这种分类不能准确地反映其功能,如嗜酸性细胞腺瘤有的分泌GH,有的分泌PRL,而嫌色细胞腺瘤大部份是有功能的,现在使用特异性抗体及免疫组化技术,从功能上加以鉴别,提出了以下新的分类。
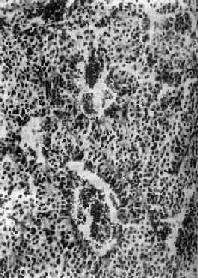
图15-2 垂体嫌色细胞腺瘤 ×160
1.生长激素细胞腺瘤(somatotroph adenoma)约占垂体腺瘤的1/4,由于发现常较晚,因而体积较大,在电镜下胞浆中可见直径平均500nm的分泌颗粒,该腺瘤约一半有致密的分泌颗粒,免疫组化染色强阳性,HE切片中胞浆嗜酸性,血中GH水平增高,临床表现为巨人症或肢端肥大症;另一半只有稀疏的分泌颗粒,免疫组化呈弱阳性反应,HE切片胞浆弱嗜酸性或嫌色性,并不分泌过多的GH,因正常垂体组织受其压迫,临床表现为垂体前叶功能低下。
2.催乳素细胞腺瘤(lactotroph adenoma)为垂体腺瘤中最多的一种,约占30%,电镜下胞浆中多为稀疏的小分泌颗粒(图15-3),血中PRL水平增高,在女性早期能出现溢乳-闭经综合征,故发现时肿瘤较小。在男性及老年妇女,催乳素过高血症的症状不明显,因而发现时肿瘤较大。
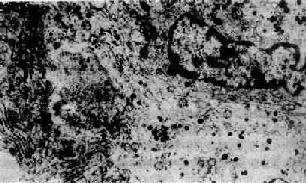
图15-3 催乳素细胞腺瘤(电镜)
胞浆内可见稀疏的分泌颗粒 ×6000
3.促肾上腺皮质激素细胞瘤(corticotroph adenoma) 约占垂体腺瘤的15%,组织学上细胞常呈嗜碱性,并呈PAS阳性反应。电镜下分泌颗粒多少不一,大小不等,平均直径约300nm。免疫组化显示ACTH阳性,临床有一半病人表现Cushing综合征,另一半却无该激素功能异常表现,其原因可能是该瘤细胞只合成ACTH的前身,即proopiomelanocortin(POMC)。POMC在细胞内未能分解为ACTH、内腓肽及β-促脂素,因而不具有激素效应。
4.促性腺激素细胞瘤(gonadotroph adenoma)约占5%,光镜下多为嫌色细胞瘤,分泌颗粒显示FSH或FSH及LH,临床性激素功能障碍的症状不明显,多半由于压迫症状才引起注意。
5.促甲状腺细胞腺瘤(thyrotroph adenoma)仅占1%。
6.多种激素细胞腺瘤(plurihormonal adenoma)约占12%~15%,多数为GH细胞及PRL细胞混合腺瘤,有的呈TSH细胞与上述两种细胞分别或共同混合在一起的腺瘤,镜下细胞染色呈多样化。
7.无功能性细胞腺瘤(null cell adenoma)约占25%,镜下为嫌色细胞瘤,免疫组化显示多数细胞激素为阴性,少数细胞可含FSH、TSH及ACTH等,可引起垂体前叶功能低下。
(二)颅咽管瘤
颅咽管瘤(craniopharyngioma)约占颅内肿瘤的1.8%~5.4%,是胚胎期颅咽囊残留上皮发生的肿瘤,肿瘤有的位于蝶鞍内,也可位于蝶鞍外沿颅咽管的各部位。肿瘤大小不一,从小豆大到拳大,瘤体为实性或囊性(单囊或多囊),囊内有暗褐色液体。镜下与造釉细胞瘤相似,瘤细胞排列成巢,细胞巢的周边有1~2层柱状细胞,稍内为棘细胞,中心部逐渐变成星状细胞。细胞巢中心部常有坏死,有胆固醇结晶及钙盐沉着,或液化成囊腔。囊性肿瘤的囊壁由鳞状上皮构成。肿瘤压迫垂体或下丘脑,可引起垂体功能低下;压迫第三脑室可引起脑积水;压迫视神经可引起视野缺失。